એન્ડોક્રાઇન સિસ્ટમ
એન્ડોક્રાઇન સિસ્ટમ અને તેના વિકારોને સમજવું
સેફ્રોન એજ્યુકેશનલ એન્ડ મેડિકલ ફાઉન્ડેશનમાં આપનું સ્વાગત છે. આજે, આપણે શાણપણ અને આત્મ-સમજણની શક્તિ દ્વારા “તમારા પોતાના ડૉક્ટર બનવાની” બીજી તક શરૂ કરીએ છીએ. આ સત્ર એક પુનરાવર્તિત વ્યાખ્યાન છે જે ઘણા વિદ્યાર્થીઓએ ઇમેઇલ અને વોટ્સએપ દ્વારા વિનંતી કરી હતી. તકનીકી સમસ્યાઓને કારણે અગાઉનું રેકોર્ડિંગ અપલોડ કરી શકાતું નથી અને ઘણા વિદ્યાર્થીઓ હાજર રહેવામાં અસમર્થ હતા. આ વિષયના મહત્વને ધ્યાનમાં રાખીને – ખાસ કરીને હોર્મોનલ ડિસઓર્ડરની વધતી જતી સંખ્યા સાથે – અમે આ વ્યાખ્યાનને ફરીથી ગોઠવી રહ્યા છીએ.
આજની જીવનશૈલીમાં હોર્મોનલ સમસ્યાઓ ખૂબ જ સામાન્ય બની ગઈ છે. હવે એવું જોવામાં આવ્યું છે કે દર પાંચમાંથી ઓછામાં ઓછી ત્રણ મહિલાઓ કોઈક પ્રકારના હોર્મોનલ અસંતુલનનો સામનો કરે છે. આ સમસ્યાઓમાં અનિયમિત માસિક સ્રાવ, પીસીઓએસ, પીસીઓડી, એમેનોરિયા, થાઇરોઇડ ડિસઓર્ડર અને અન્ય ઘણી અંતઃસ્ત્રાવી પરિસ્થિતિઓનો સમાવેશ થઈ શકે છે. આ મુદ્દાઓના મૂળ કારણને સમજવું જરૂરી છે, કારણ કે જ્યારે આપણે અંતઃસ્ત્રાવી પ્રણાલીના પાયાને મજબૂત બનાવીએ છીએ, ત્યારે અન્ય ઘણી સંબંધિત સમસ્યાઓ આપમેળે હલ થવાનું શરૂ થાય છે.
અંતઃસ્ત્રાવી તંત્ર એ ગ્રંથીઓ અને અવયવોનું એક જટિલ અને બુદ્ધિશાળી નેટવર્ક છે જે હોર્મોન્સના ઉત્પાદન માટે જવાબદાર છે. આ હોર્મોન્સ રાસાયણિક સંદેશવાહક તરીકે કાર્ય કરે છે જે વૃદ્ધિ, ચયાપચય, પ્રજનન, મૂડ, પાચન અને તણાવ પ્રતિસાદ સહિતના ઘણા મહત્વપૂર્ણ કાર્યોનું નિયમન કરે છે. જ્યારે આ સિસ્ટમ સંપૂર્ણ રીતે કાર્યરત થાય છે, ત્યારે શરીર ફક્ત જરૂરી માત્રામાં હોર્મોન્સ ઉત્પન્ન કરે છે. જો કે, જ્યારે અંતઃસ્ત્રાવી ગ્રંથિઓ ખામીયુક્ત થાય છે, ત્યારે વિકારોની વિશાળ શ્રેણી થઈ શકે છે.
એન્ડોક્રાઇન ડિસઓર્ડર આનુવંશિક વલણ, હોર્મોનલ અસંતુલન, ગાંઠની વૃદ્ધિ, ઇજાઓ અથવા લાંબા ગાળાના તણાવના પરિણામે થઈ શકે છે. આ પરિસ્થિતિઓ થાઇરોઇડ ગ્રંથિ, એડ્રેનલ ગ્રંથિ, પ્રજનન અંગો અથવા સ્વાદુપિંડને પણ અસર કરી શકે છે. સ્વાદુપિંડ, જોકે ઘણીવાર ફક્ત પાચન સાથે સંકળાયેલું છે, તે એક મહત્વપૂર્ણ અંતઃસ્ત્રાવી અંગ પણ છે કારણ કે તે ઇન્સ્યુલિનનો સ્ત્રાવ કરે છે – લોહીમાં શર્કરાના સ્તરને નિયંત્રિત કરવા માટે મહત્વપૂર્ણ હોર્મોન. જ્યારે ઇન્સ્યુલિનનો સ્ત્રાવ અનિયમિત બને છે, ત્યારે ખાંડના સ્તરમાં વધઘટ થાય છે, જે ડાયાબિટીસ જેવી ગંભીર વિકૃતિઓ તરફ દોરી જાય છે.
આપણી પાચનતંત્ર એ શરીરની અસાધારણ બુદ્ધિનું બીજું ઉદાહરણ છે. સામાન્ય રીતે, આપણું શરીર દરરોજ ચોક્કસ માત્રામાં ખોરાક પર પ્રક્રિયા કરવા ટેવાયેલું હોય છે. જ્યારે આપણે અચાનક મોટી માત્રામાં સેવન કરીએ છીએ – જેમ કે તહેવારો અથવા ઉજવણી દરમિયાન – ત્યારે આપણું શરીર અસ્થાયી રૂપે સંઘર્ષ કરી શકે છે. પેટનું ફૂલવું, ભારેપણું અથવા અપચો જેવા લક્ષણો થાય છે કારણ કે પાચનતંત્ર નિયમિતપણે નિયમિત રીતે સંભાળે છે તેના કરતાં વધુ ખોરાક મેળવે છે. સદભાગ્યે, આ મુદ્દાઓ અસ્થાયી છે. બીજા દિવસે ઉપવાસ, પ્રવાહી આહાર અથવા હળવા નિસર્ગોપચારક સફાઇ દ્વારા શરીરને આરામ આપવાથી, સિસ્ટમ કુદરતી રીતે ફરીથી સેટ થાય છે અને વધારાના ખોરાકના ભારણને દૂર કરે છે.
તેવી જ રીતે, અંતઃસ્ત્રાવી તંત્ર દરરોજ ચોક્કસ માત્રામાં હોર્મોન્સ ઉત્પન્ન કરવા માટે રચાયેલ છે. જ્યારે બધું સરળતાથી કામ કરે છે, ત્યારે હોર્મોનનું સ્તર સ્થિર રહે છે. પરંતુ આંતરિક વિકારો, તણાવ, ઇજા અથવા જીવનશૈલીની ખલેલને કારણે, ગ્રંથિઓ વધુ પડતી અથવા અપૂરતી માત્રામાં હોર્મોન્સ ઉત્પન્ન કરવાનું શરૂ કરી શકે છે. એક બાઉલની કલ્પના કરો જે ફક્ત ૧૦૦ મિલી પાણી રાખી શકે છે. જો આપણે તેમાં 200 મિલી રેડવાનો પ્રયત્ન કરીએ તો પાણી છલકાઈ જશે. આપણા શરીરમાં પણ આવું જ થાય છે – જ્યારે હોર્મોન્સનું ઉત્પાદન જરૂરી માત્રાથી વધી જાય છે, ત્યારે તે અસંતુલન પેદા કરે છે, જે વિવિધ રોગો તરફ દોરી જાય છે.
અંતઃસ્ત્રાવી ગ્રંથીઓ કેવી રીતે કાર્ય કરે છે અને હોર્મોનલ ડિસઓર્ડર કેવી રીતે વિકસે છે તે સમજવું એ હીલિંગ તરફનું પ્રથમ પગલું છે. નિસર્ગોપચાર દ્વારા, સંતુલન પુનઃસ્થાપિત કરીને, જીવનશૈલીમાં સુધારો કરીને અને શરીરની કુદરતી ઉપચાર પદ્ધતિઓને ટેકો આપીને ઘણા હોર્મોનલ મુદ્દાઓને અસરકારક રીતે નિયંત્રિત કરી શકાય છે.
અંતઃસ્ત્રાવી તંત્રમાં હોર્મોનલ સંતુલનનું મહત્વ
ઉણપ, લક્ષણો, વિકારો અને કફોત્પાદક ગ્રેઇલની ભૂમિકાને સમજવી
અંતઃસ્ત્રાવી તંત્ર હોર્મોન્સના સ્ત્રાવ દ્વારા શરીરનું આંતરિક સંતુલન જાળવી રાખે છે. જેમ વધુ હોર્મોનનું ઉત્પાદન વિકાર તરફ દોરી જાય છે, તેમ હોર્મોનના સ્ત્રાવમાં ઘટાડો અથવા ઘટાડો પણ એટલું જ હાનિકારક હોઈ શકે છે. જ્યારે શરીર ખૂબ ઓછા આવશ્યક હોર્મોન્સ ઉત્પન્ન કરે છે, ત્યારે તે આવશ્યક કાર્યોને યોગ્ય રીતે કરવામાં નિષ્ફળ જાય છે. આ સ્થિતિની તુલના ભૂખ સાથે કરી શકાય છે. ઉપવાસની આદત ન ધરાવતી વ્યક્તિ જ્યારે અચાનક આખો દિવસ સંપૂર્ણ ઉપવાસ કરે છે, ત્યારે તેઓ ચીડિયાપણું, ધ્યાનનો અભાવ અને ખોરાકના સતત વિચારો અનુભવે છે. તે જ રીતે, જ્યારે હોર્મોન્સ જરૂરી સ્તરથી નીચે આવે છે, ત્યારે શરીર અસ્થિર બને છે અને વિક્ષેપો દર્શાવવાનું શરૂ કરે છે જે આખરે પોતાને વિકાર અથવા રોગો તરીકે પ્રગટ કરે છે. તેથી, એકંદર સ્વાસ્થ્યને સુનિશ્ચિત કરવા માટે હોર્મોનલ સંતુલન જાળવવું ખૂબ જ મહત્વપૂર્ણ છે.
હોર્મોનલ અસંતુલન – ભલે તે વધુ હોય કે ઉણપ હોય – ક્યારેય અવગણવું જોઈએ નહીં. જ્યારે પણ સ્ત્રાવમાં ખલેલ આવે છે, ત્યારે તે લગભગ નિશ્ચિત છે કે શરીર લક્ષણો દ્વારા પ્રતિક્રિયા આપશે. આ લક્ષણો ચેતવણીના સંકેતો તરીકે કાર્ય કરે છે, જે આપણને વધુ ગૂંચવણોને રોકવા માટે સમય આપે છે. નિદાન કાળજીપૂર્વક નિરીક્ષણ, ચોક્કસ લક્ષણો અને જરૂરી રક્ત પરીક્ષણો દ્વારા કરી શકાય છે. જો કે, પરીક્ષણ પહેલાં પણ, વ્યક્તિઓએ તેમના શરીરને સાંભળવાની ટેવ કેળવવી જોઈએ. શરીર ઘણીવાર થાક, અસામાન્ય તૃષ્ણાઓ, ચીડિયાપણું, ભૂખમાં ફેરફાર, અનિયમિત ઊંઘ અથવા પાચન વિક્ષેપ દ્વારા અસ્વસ્થતાનો સંકેત આપે છે.
દરેક અસ્વસ્થતાનો અર્થ માંદગી હોતો નથી. કેટલીકવાર નબળા પાચન, અપૂરતા આરામ અથવા વધુ પડતા કામના ભારણને કારણે શરીર થાકી જાય છે. આવા કિસ્સાઓમાં, શરીર ટૂંકા ગાળા માટે સામાન્ય રીતે પ્રતિક્રિયા આપી શકતું નથી. પરંતુ જ્યારે કોઈને વારંવાર અગવડતા, અસામાન્ય લક્ષણો અથવા સતત અગવડતા અનુભવાય છે, ત્યારે રોજિંદા દિનચર્યા પર સભાનપણે પ્રતિબિંબિત કરવું જરૂરી બને છે – મેં શું ખાધું? શું હું સારી રીતે ઊંઘી ગયો? શું હું તણાવમાં છું? શું મારે વધુ કામ કરવું પડશે? આ સરળ સ્વ-પરીક્ષણ પ્રારંભિક નિવારણ માટે પરવાનગી આપે છે, જે હંમેશા ઉપચાર કરતાં વધુ સારું છે. જ્યારે તે સાચું છે કે આ રોગને સંપૂર્ણપણે ટાળી શકાતો નથી – કારણ કે જીવન અણધારી છે – જાગૃતિ અને સમયસર ક્રિયા શરીરને વધુ ગંભીર અંતઃસ્ત્રાવી વિકારો વિકસાવવાથી બચાવી શકે છે.
ઘણી અંતઃસ્ત્રાવી વિકૃતિઓ વિવિધ ગ્રંથિઓમાં હોર્મોનલ અસંતુલનને કારણે થાય છે. કેટલીક સામાન્ય પરિસ્થિતિઓમાં એક્રોમેગાલી, એડ્રેનલ થાક, એડિસન રોગ, જન્મજાત એડ્રેનલ હાયપોપ્લાસિયા, વિશાળતા, થાઇરોઇડ વિકાર, ડાયાબિટીઝ, સગર્ભાવસ્થા ડાયાબિટીઝ, પીસીઓએસ (પોલિસિસ્ટિક અંડાશય સિન્ડ્રોમ), કુશિંગ સિન્ડ્રોમ, ગ્રેવ્સ રોગ, હાશિમોટો થાઇરોઇડિટિસ, હાયપોથાઇરોડિઝમ અને ટર્નર સિન્ડ્રોમનો સમાવેશ થાય છે. આ બધી પરિસ્થિતિઓ અયોગ્ય હોર્મોન સ્ત્રાવને કારણે ઉદ્ભવે છે – કાં તો વધુ પડતું અથવા ખૂબ ઓછું. જ્યારે કેટલાક વિકારો, જેમ કે કુશિંગ સિન્ડ્રોમ અને ગ્રેવ્સ રોગ, એશિયન વસ્તીમાં પ્રમાણમાં દુર્લભ છે, અન્ય, જેમ કે પીસીઓએસ, ડાયાબિટીસ અને થાઇરોઇડ ડિસઓર્ડર, અત્યંત સામાન્ય બની ગયા છે અને વધુ ધ્યાન આપવાની જરૂર છે.
ઘણી અંતઃસ્ત્રાવી સમસ્યાઓમાં, એક્રોમેગાલી એ એક નોંધપાત્ર પરંતુ દુર્લભ ડિસઓર્ડર છે જે સામાન્ય રીતે પુખ્ત વયના લોકોને અસર કરે છે. તે ગ્રોથ હોર્મોનના વધુ પડતા ઉત્પાદનથી પરિણમે છે. ગ્રોથ હોર્મોન માનવ શરીરના વિકાસમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે. તેના વિના, શરીર બાળક જેવું રહેશે, અપૂર્ણ શારીરિક અને માનસિક વિકાસ સાથે. આ હોર્મોન હાડકાં, સ્નાયુઓ, અવયવો, મગજ, હૃદય અને એકંદર શરીરની રચનાના વિકાસને ટેકો આપે છે. જન્મથી લગભગ 16 થી 18 વર્ષની ઉંમર સુધી, માનવ શરીર ઝડપથી વધે છે, ઊંચાઈ, વજન, અંગની કાર્ય અને જ્ઞાનાત્મક ક્ષમતાઓમાં પરિપક્વતા પ્રાપ્ત કરે છે. ગ્રોથ હોર્મોન આ સમગ્ર વૃદ્ધિ પ્રક્રિયાને શક્ય બનાવે છે.
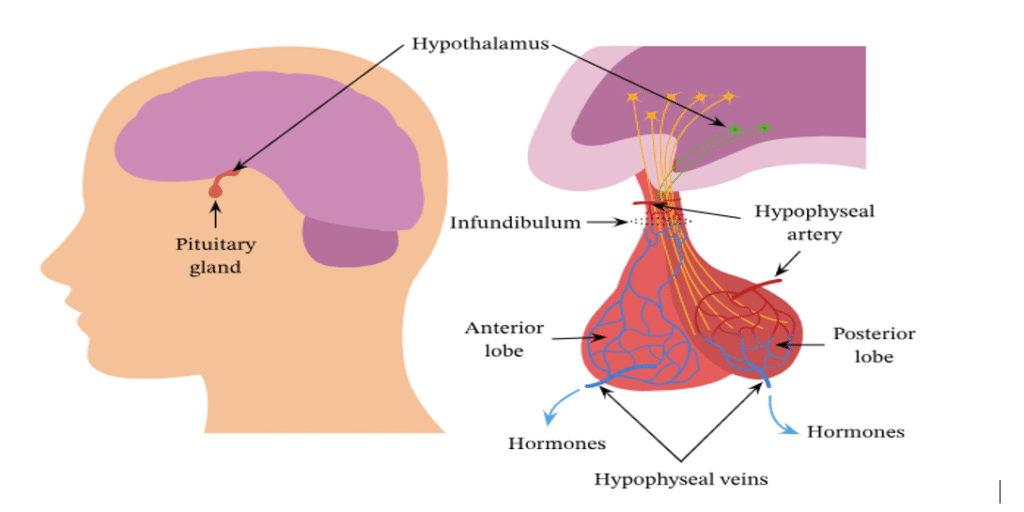
એક્રોમેગાલી સામાન્ય રીતે ત્યારે થાય છે જ્યારે કફોત્પાદક ગ્રંથિ પર નાની, સૌમ્ય ગાંઠ વિકસે છે – જેને ઘણીવાર “માસ્ટર ગ્રંથિ” તરીકે ઓળખવામાં આવે છે. કફોત્પાદક ગ્રંથિ અંતઃસ્ત્રાવી તંત્રમાં અન્ય ઘણી ગ્રંથિઓની હોર્મોનલ પ્રવૃત્તિનું નિયમન અને નિયમન કરે છે. કારણ કે તે આવી કેન્દ્રીય ભૂમિકા ભજવે છે, કફોત્પાદક ગ્રંથિમાં કોઈપણ અસંતુલન આખા શરીરમાં ઘણા હોર્મોનલ કાર્યોને વિક્ષેપિત કરી શકે છે. ખાસ કરીને, જ્યારે કફોત્પાદક પુખ્તાવસ્થામાં વૃદ્ધિ હોર્મોન ઉત્પન્ન કરવાનું શરૂ કરે છે, ત્યારે તે એક્રોમેગાલી તરફ દોરી જાય છે, જે શરીરના કેટલાક અવયવોમાં અસામાન્ય વધારો અને ઘણી સ્વાસ્થ્ય ગૂંચવણો પેદા કરે છે.
કફોત્પાદક ગ્રંથિની કામગીરીને સમજવી જરૂરી છે કારણ કે તે વૃદ્ધિ હોર્મોન સ્ત્રાવનું પ્રાથમિક નિયમનકાર છે. આ ગ્રંથિમાં કોઈપણ વિક્ષેપ માત્ર વિકાસને અસર કરે છે, પરંતુ ઘણા શારીરિક કાર્યોને પણ અસર કરે છે. જેમ જેમ આપણે આગળ વધીએ છીએ, અમે તેના લક્ષણો, નિદાન અને વ્યવસ્થાપન માટેના કુદરતી અભિગમો સહિત વધુ વિગતવાર એક્રોમેગાલીનું અન્વેષણ કરીશું.
એક્રોમેગાલી અને એડ્રેનલ થાક: લક્ષણો, નિદાન અને સારવારને સમજવું
એક્રોમેગાલી: જ્યારે ગ્રોથ હોર્મોન વધુ પડતું બને છે
એક્રોમેગાલી એ પુખ્ત વયના લોકોમાં વૃદ્ધિ હોર્મોનના વધુ પડતા ઉત્પાદનને કારણે થતો વિકાર છે. ગ્રોથ હોર્મોન માનવ શરીરના સામાન્ય વિકાસ માટે જરૂરી છે, પરંતુ જ્યારે તેનો સ્ત્રાવ અનિયંત્રિત થઈ જાય છે, ત્યારે તે શરીરના વિવિધ અવયવોના અસામાન્ય વિસ્તરણ તરફ દોરી જાય છે. આ હોર્મોનલ અસંતુલન શારીરિક દેખાવને અસર કરે છે અને સામાન્ય કામગીરીને વિક્ષેપિત કરે છે, જે તેને ગંભીર અંતઃસ્ત્રાવી ડિસઓર્ડર બનાવે છે જેને સમયસર નિદાન અને સારવારની જરૂર છે.
એક્રોમેગાલીના સૌથી સામાન્ય અને પ્રારંભિક લક્ષણોમાં ચહેરાની લાક્ષણિકતાઓમાં નોંધપાત્ર ફેરફારો શામેલ છે. વ્યક્તિઓ વિસ્તૃત હોઠ, અસામાન્ય લાંબી જીભ અને વિશાળ અથવા વધુ સ્પષ્ટ જડબાનો વિકાસ કરી શકે છે. હાથ અને પગ ઘણીવાર ખૂબ મોટા થઈ જાય છે, જે સ્થિતિના મુખ્ય સૂચકોમાંનું એક છે. આ શારીરિક ફેરફારો ધીમે ધીમે આગળ વધે છે, જે વ્યક્તિ અથવા પરિવારના સભ્યો માટે તેના પ્રારંભિક તબક્કામાં ડિસઓર્ડરને ઓળખવાનું મુશ્કેલ બનાવે છે.
એક્રોમેગાલી સામાન્ય રીતે કફોત્પાદક ગ્રંથિ પર સ્થિત સૌમ્ય (બિન-કેન્સર) ગાંઠને કારણે થાય છે. કફોત્પાદક ગ્રંથિ, જેને ઘણીવાર “માસ્ટર ગ્રંથિ” તરીકે ઓળખવામાં આવે છે, તે અન્ય ઘણી ગ્રંથિઓની કામગીરીનું નિયમન કરે છે. જ્યારે કફોત્પાદક પર ગાંઠ વધે છે, ત્યારે તે ગ્રંથિને વધુ પડતા વૃદ્ધિ હોર્મોન ઉત્પન્ન કરવા દબાણ કરી શકે છે. તેમ છતાં તે સામાન્ય રીતે પુખ્ત વયના લોકોને અસર કરે છે, કફોત્પાદક ગાંઠ તકનીકી રીતે કોઈપણ ઉંમરે દેખાઈ શકે છે, જે અસંતુલન ક્યાંથી શરૂ થયું તેના આધારે અસામાન્ય ઊંચાઈ અથવા શરીરના આકાર તરફ દોરી જાય છે.
વૈશ્વિક રેકોર્ડ બુકમાં એક્રોમેગાલીના આત્યંતિક કેસો પણ નોંધવામાં આવ્યા છે. ઉદાહરણ તરીકે, 11 ફૂટથી વધુ ઊંચાઈની વ્યક્તિઓનું દસ્તાવેજીકરણ કરવામાં આવ્યું છે. જ્યારે આવા રેકોર્ડ્સ પ્રભાવશાળી દેખાઈ શકે છે, ત્યારે તેઓ ઇચ્છનીય શારીરિક લક્ષણોને બદલે ગંભીર હોર્મોનલ અસંતુલનને પ્રતિબિંબિત કરે છે. આમાંના ઘણા વ્યક્તિઓ નોંધપાત્ર સ્વાસ્થ્ય પડકારોનો સામનો કરે છે. અતિશય વૃદ્ધિને લીધે, કરોડરજ્જુ વળી શકે છે, સાંધા નબળા થઈ શકે છે, અને ગતિશીલતા મુશ્કેલ બને છે. ગંભીર એક્રોમેગાલીવાળા લોકોને ઘણીવાર નાની ઉંમરે પણ વોકિંગ લાકડી જેવા ટેકાની જરૂર હોય છે. સરળ દૈનિક પ્રવૃત્તિઓ પીડાદાયક અને કંટાળાજનક હોઈ શકે છે. આમ, બહારથી જે અસાધારણ દેખાય છે તે ઘણીવાર અસરગ્રસ્ત વ્યક્તિ માટે પીડાદાયક સંઘર્ષ હોય છે.
એક્રોમેગાલીના નિદાનમાં તબીબી ઇતિહાસ, શારીરિક પરીક્ષા અને વિવિધ પરીક્ષણોનું સંયોજન શામેલ છે. લક્ષણો અને તેમની પ્રગતિના આધારે, ડ doctorક્ટર વૃદ્ધિ હોર્મોનના સ્તરને માપવા માટે રક્ત પરીક્ષણોની ભલામણ કરી શકે છે, તેમજ કફોત્પાદક ગાંઠોને ઓળખવા માટે સીટી સ્કેન અથવા એમઆરઆઈ જેવા ઇમેજિંગ પરીક્ષણોની ભલામણ કરી શકે છે. લક્ષણો જે ઉંમરે શરૂ થાય છે, વિકાસની ગતિ અને શારીરિક ફેરફારોની તીવ્રતા બધા ડિસઓર્ડરની ડિગ્રી નક્કી કરવામાં મદદ કરે છે.
જ્યારે સારવારની વાત આવે છે, ત્યારે આધુનિક દવા ઘણા વિકલ્પો પ્રદાન કરે છે. શસ્ત્રક્રિયા ઘણીવાર પ્રાથમિક અભિગમ હોય છે, ખાસ કરીને જ્યારે ગાંઠ અતિશય હોર્મોન સ્ત્રાવનું કારણ બને છે. નિસર્ગોપચાર અને અન્ય વૈકલ્પિક પ્રણાલીઓની પોતાની તાકાત છે, પરંતુ તેમની મર્યાદાઓ પણ છે. ઉદાહરણ તરીકે, એવા કિસ્સાઓમાં કે જ્યાં વ્યક્તિની વધુ પડતી લાંબી જીભ હોય છે જે ચાવવા, શ્વાસ લેવા અથવા ગળવામાં દખલ કરે છે, શસ્ત્રક્રિયા જરૂરી હસ્તક્ષેપ બની જાય છે. કોઈ ઉપચાર અથવા ઔષધિઓ નિર્ણાયક તબક્કે પહોંચ્યા પછી ઓવરગ્રોન પેશીના શારીરિક કદને ઘટાડી શકતી નથી. તેથી, અદ્યતન કિસ્સાઓમાં સર્જિકલ રીતે ગાંઠને દૂર કરવું અથવા ઘટાડવું એ સૌથી તાર્કિક અને અસરકારક પદ્ધતિ છે.
અન્ય ઉપલબ્ધ સારવારમાં રેડિયેશન થેરેપી અને હોર્મોનના સ્તરને નિયંત્રિત કરવા માટે રચાયેલ વિશિષ્ટ દવાઓનો સમાવેશ થાય છે. વિજ્ઞાન સતત વિકસિત થઈ રહ્યું છે, જે સ્થિતિના વધુ સારા સંચાલન માટે નવી શક્યતાઓ પ્રદાન કરે છે. જો કે, કોઈપણ સારવાર યોજનામાં પ્રથમ અગ્રતા ઉપચાર નથી, પરંતુ નિયંત્રણ છે – વધુ શારીરિક અને આંતરિક નુકસાનને રોકવા માટે વધુ પડતા હોર્મોનના સ્તરને નિયંત્રિત કરવું.
એડ્રેનલ થાક: એક વિવાદાસ્પદ છતાં સામાન્ય સ્થિતિ
એડ્રેનલ થાક એ એક શબ્દ છે જેનો ઉપયોગ કેટલાક ચિકિત્સકો દ્વારા ક્રોનિક થાક, ઓછી energyર્જા, મૂડ સ્વિંગ્સ, નબળી એકાગ્રતા અને દૈનિક તણાવ સાથે વ્યવહાર કરવામાં મુશ્કેલી જેવા લક્ષણોના સંગ્રહનું વર્ણન કરવા માટે થાય છે. પરંપરાગત વિજ્ઞાનમાં ઔપચારિક રીતે તબીબી રોગ તરીકે માન્યતા પ્રાપ્ત ન હોવા છતાં, એડ્રેનલ થાકને વૈકલ્પિક આરોગ્ય પ્રણાલીઓમાં વ્યાપકપણે સ્વીકારવામાં આવે છે, જેમાં નિસર્ગોપચાર પણ સામેલ છે.
માનવામાં આવે છે કે આ સ્થિતિ એડ્રેનલ ગ્રંથીઓના વધુ પડતા ઉપયોગ અથવા થાકથી ઉદ્ભવે છે. આ ગ્રંથીઓ કોર્ટિસોલ અને એડ્રેનાલિન જેવા હોર્મોન્સ ઉત્પન્ન કરીને તણાવને સંચાલિત કરવામાં આવશ્યક ભૂમિકા ભજવે છે. જ્યારે કોઈ વ્યક્તિ લાંબા સમય સુધી માનસિક, ભાવનાત્મક અથવા શારીરિક તણાવનો સામનો કરે છે, ત્યારે એડ્રેનલ ગ્રંથીઓ વધુ પડતું કામ કરી શકે છે. આના પરિણામે કાર્યક્ષમતામાં ઘટાડો થાય છે, જે વ્યક્તિને થાક, થાક અને તણાવપૂર્ણ પરિસ્થિતિઓનું સંચાલન કરવામાં અસમર્થ લાગે છે.
સરળ શબ્દોમાં કહીએ તો, એડ્રેનલ થાક એ શરીરની “પર્યાપ્ત” કહેવાની રીત છે. સતત તણાવ – પછી ભલે તે કામના દબાણથી, ભાવનાત્મક તણાવથી, બિનઆરોગ્યપ્રદ જીવનશૈલીની ટેવ અથવા આરામના અભાવને કારણે – આખરે એડ્રેનલ પ્રતિસાદને ધીમું કરી શકે છે. જો કે ક્લાસિકલ એન્ડોક્રાઇન ડિસઓર્ડર માનવામાં આવતું નથી, તે એકંદર હોર્મોનલ સ્વાસ્થ્ય સાથે નજીકથી જોડાયેલું છે, કારણ કે અતિશય તણાવ શરીરની ઘણી પ્રણાલીઓને વિક્ષેપિત કરે છે.
સૌથી અગત્યનું, તણાવ હાનિકારક નથી. જ્યારે ટૂંકા ગાળાના તણાવને નિયંત્રિત કરી શકાય છે, ત્યારે લાંબા સમય સુધી અથવા વધુ પડતો તણાવ હાનિકારક બને છે અને હોર્મોનલ અસંતુલનમાં ફાળો આપે છે. ઔપચારિક રીતે માન્યતા આપવામાં આવી હોય કે ન હોય, એડ્રેનલ થાકના લક્ષણો વાસ્તવિક છે, અને જે વ્યક્તિઓ તેનો અનુભવ કરે છે તેમને સંતુલન પુનઃસ્થાપિત કરવા માટે યોગ્ય આરામ, જીવનશૈલીમાં સુધારો અને સહાયક ઉપચારની જરૂર હોય છે.
હોર્મોનલ અસંતુલન અને એડ્રેનલ થાક પર તણાવની અસરને સમજવી
તણાવ એ માનવ શરીરમાં હોર્મોનલ અસંતુલનના સૌથી શક્તિશાળી ટ્રિગર છે. જ્યારે મોટાભાગના લોકો માને છે કે તણાવ મૂડ, ઊંઘ અને ભાવનાત્મક સુખાકારીને અસર કરે છે, ત્યારે ખૂબ ઓછા લોકો અંતઃસ્ત્રાવી તંત્ર પર તેની ઊંડી અને વધુ ગંભીર અસરને સમજે છે. જ્યારે તણાવ વધુ પડતો અથવા લાંબા સમય સુધી ચાલે છે, ત્યારે તે સીધો હોર્મોન્સના સ્ત્રાવને વિક્ષેપિત કરે છે. સમય જતાં, આ વિક્ષેપ ક્રોનિક, કેટલીકવાર ઉલટાવી ન શકાય તેવી પરિસ્થિતિઓ તરફ દોરી શકે છે જેની સારવાર કરવી મુશ્કેલ છે. આવા કિસ્સાઓમાં, વ્યક્તિઓ પાસે તેમના બાકીના જીવન માટે સ્થિતિનું સંચાલન કરવા સિવાય કોઈ વિકલ્પ હોઈ શકે છે.
તણાવ માત્ર મનને જ ખલેલ પહોંચાડતો નથી – તે દરેક અંગ અને સિસ્ટમને અસર કરે છે. સતત માનસિક તણાવ ઊંઘની પેટર્ન, પાચન, રોગપ્રતિકારક શક્તિ અને આંતરિક રાસાયણિક કામગીરીમાં દખલ કરે છે. હોર્મોન્સ સંતુલન જાળવવામાં નાજુક ભૂમિકા ભજવે છે, અને નાના વિક્ષેપો પણ મોટા ફેરફારોનું કારણ બની શકે છે. તેથી, જ્યારે કોઈ વ્યક્તિ હોર્મોનલ અસંતુલનથી પીડાય છે, ત્યારે પહેલા તણાવને દૂર કરવો જરૂરી છે. પરામર્શ એ સારવારનું પ્રાથમિક પગલું બની જાય છે, કારણ કે શરીર પોતાને ફરીથી સંતુલિત કરવા માટે શાંત મન જરૂરી છે.
પ્રેક્ટિશનરો તરીકે, પ્રથમ જવાબદારી વિશ્વાસ, આત્મવિશ્વાસ અને આશ્વાસન પ્રદાન કરવાની છે. આ ભાવનાત્મક ટેકો ઘણીવાર કોઈપણ દવા કરતા વધુ સારી રીતે કાર્ય કરે છે. જ્યારે કોઈ વ્યક્તિ એવું માનવાનું શરૂ કરે છે કે પુન recoveryપ્રાપ્તિ શક્ય છે, ત્યારે અડધા ડિસઓર્ડરની સારવાર પહેલેથી જ કરવામાં આવી છે. બાકીનું ઉપચાર, આહારમાં ફેરફાર, હર્બલ સહાય અને જીવનશૈલીમાં ફેરફાર પર આધારિત છે. પરંતુ મનોવૈજ્ઞાનિક આરામ વિના, કોઈ પણ સારવાર તેની સંપૂર્ણ અસર બતાવી શકતી નથી.
એડ્રેનલ થાક જેવી પરિસ્થિતિઓ માટે – ઘણીવાર માનસિક, ભાવનાત્મક અને શારીરિક તણાવ સાથે સંકળાયેલ છે – દર્દીના ઇતિહાસને સારી રીતે સમજવું વધુ મહત્વપૂર્ણ બને છે. સાંભળવું એ હીલિંગ પ્રક્રિયાનો એક મહત્વપૂર્ણ ભાગ છે. સારવાર સૂચવતા પહેલા, ડ doctorક્ટરે મૂળ કારણને ઓળખવું આવશ્યક છે: વ્યક્તિ કયા પ્રકારનો તણાવ અનુભવી રહ્યો છે? લક્ષણો કેટલા સમયથી હાજર છે? તેઓ કયો ભાવનાત્મક બોજ વહન કરી રહ્યા છે? આ અભિગમ વર્તણૂકીય ઉપચારનો આધાર બનાવે છે, જે તણાવ સંબંધિત અંતઃસ્ત્રાવી પરિસ્થિતિઓને ટેકો આપવા માટે ખૂબ મદદરૂપ છે.
યોગ્ય રીતે નિદાન કરવામાં નિષ્ફળ જવું જોખમી હોઈ શકે છે. ક્રોનિક હોર્મોનલ સમસ્યાઓવાળા ઘણા વ્યક્તિઓ ચિંતા, ચીડિયાપણું અથવા ગંભીર મૂડ સ્વિંગ્સનો અનુભવ કરે છે. જો સારવાર ન કરવામાં આવે તો, તણાવ ખતરનાક સ્તરે વધી શકે છે – કેટલાક લાંબા સમય સુધી પીડાને કારણે આત્મહત્યાની વૃત્તિ પણ વિકસાવે છે. તેમની હાયપર-રિએક્ટિવ વર્તણૂક અજાણતાં પરિવારના સભ્યોને પણ નુકસાન પહોંચાડી શકે છે. આવા કેસોનું સંચાલન કરવા માટે સંવેદનશીલતા, ધૈર્ય અને યોગ્ય ઉપચારાત્મક હસ્તક્ષેપની જરૂર છે.
દરેક કિડનીની ટોચ પર સ્થિત એડ્રેનલ ગ્રંથિઓ શરીરના તણાવના પ્રતિસાદને સંચાલિત કરવામાં નિર્ણાયક ભૂમિકા ભજવે છે. જ્યારે ગ્રંથીઓ સતત તણાવથી વધુ પડતા બોજથી ભરાઈ જાય છે, ત્યારે તેઓ ઓછી અસરકારક રીતે કાર્ય કરવાનું શરૂ કરે છે, જે થાક, વજન વધારવું, ચીડિયાપણું અને હોર્મોનલ અસંતુલન જેવા લક્ષણો તરફ દોરી જાય છે. એડ્રેનલ થાકના સૌથી નોંધપાત્ર લક્ષણોમાંનું એક મીઠું અને ખાંડની અસામાન્ય તૃષ્ણા છે. એક વ્યક્તિને સમાન માત્રામાં ખોરાક માટે સામાન્ય કરતા ત્રણ ગણા વધુ મીઠાની જરૂર પડી શકે છે અને હજી પણ અસંતુષ્ટ લાગે છે. તેવી જ રીતે, તેઓ સતત મીઠા ખોરાકની ઝંખના કરી શકે છે. આ પ્રકારની તૃષ્ણા એ હોર્મોનલ તકલીફ અને એડ્રેનલ કાર્યક્ષમતામાં ઘટાડો કરવાનો સંકેત આપવાની શરીરની રીત છે.
આ લક્ષણ એકલા એડ્રેનલ થાકનું નિદાન કરી શકતું નથી, પરંતુ તે એક મજબૂત સૂચક છે – ખાસ કરીને જ્યારે થાક, મૂડ સ્વિંગ્સ, ઊંઘની ખલેલ અને તણાવનો સામનો કરવામાં મુશ્કેલી સાથે જોડાય છે. આ ચિહ્નોને વહેલી તકે ઓળખવાથી વધુ બગાડને રોકવામાં મદદ મળે છે અને પ્રેક્ટિશનરને દર્દીને આરામ, આહારમાં ફેરફાર, પરામર્શ અને નિસર્ગોપચારક સહાય દ્વારા સાકલ્યવાદી પુન:પ્રાપ્તિ તરફ માર્ગદર્શન આપવાની મંજૂરી આપે છે.
એડિસન રોગ અને જન્મજાત એડ્રેનલ હાયપોપ્લાસિયા (સીએએચ) ને સમજવું
એડિસનનો રોગ એ એક દુર્લભ પરંતુ ગંભીર અંતઃસ્ત્રાવી વિકાર છે જે ત્યારે થાય છે જ્યારે એડ્રેનલ ગ્રંથીઓ બે મહત્વપૂર્ણ હોર્મોન્સની પૂરતી માત્રામાં ઉત્પન્ન કરવામાં નિષ્ફળ જાય છે – કોર્ટિસોલ અને એલ્ડોસ્ટેરોન. આ હોર્મોન્સ તણાવને સંચાલિત કરવામાં, ચયાપચયને નિયંત્રિત કરવામાં, ઇલેક્ટ્રોલાઇટ્સને સંતુલિત કરવામાં અને બ્લડ પ્રેશર જાળવવામાં કેન્દ્રીય ભૂમિકા ભજવે છે. જ્યારે તેમનું ઉત્પાદન નોંધપાત્ર રીતે ઘટે છે, ત્યારે શરીર ઘણા લક્ષણો બતાવવાનું શરૂ કરે છે જે ધીમે ધીમે દૈનિક કામગીરીને અસર કરે છે.
એડિસનના રોગના પ્રારંભિક લક્ષણોમાંનું એક અસ્પષ્ટ વજન ઘટાડવું છે, જે ઘણીવાર ગંભીર સ્નાયુઓની નબળાઈ અને સતત નીચા બ્લડ પ્રેશર સાથે હોય છે. કેટલીક વ્યક્તિઓમાં, ત્વચાનો કાળો શરીરના ખુલ્લા અને બિન-ખુલ્લા બંને વિસ્તારો પર દેખાઈ શકે છે – એક ક્લાસિક લક્ષણ જેને “હાયપરપિગમેન્ટેશન” તરીકે ઓળખવામાં આવે છે. જો કે, તે સમજવું અગત્યનું છે કે ત્વચા પરના દરેક કાળા ડાઘ અથવા પેચ એડિસનના રોગને સૂચવતા નથી. તેવી જ રીતે, આ સ્થિતિનું નિદાન કરવા માટે એકલા લો બ્લડ પ્રેશરનો ઉપયોગ કરી શકાતો નથી, કારણ કે ઘણા લોકોમાં કુદરતી રીતે શરીરના સામાન્ય વલણની જેમ ઓછું બીપી હોય છે.
યોગ્ય નિદાન માટે સમય જતાં કાળજીપૂર્વક નિરીક્ષણની જરૂર છે. લક્ષણો ઘણા અઠવાડિયા અથવા મહિનાઓ સુધી સતત હાજર હોવા જોઈએ. જો દર્દી થાઇરોઇડ અસંતુલન, ડાયાબિટીસ અથવા પોષક તત્વોની ઉણપ જેવી સામાન્ય પરિસ્થિતિઓ માટે નિયમિત સારવારનો પ્રતિસાદ આપતો નથી, તો એડિસનના રોગની સંભાવના વધુ મજબૂત બને છે. લક્ષણોનું સંપૂર્ણ મૂલ્યાંકન કર્યા પછી અને હોર્મોનના સ્તર, ઇલેક્ટ્રોલાઇટ પરીક્ષણો અને અન્ય એડ્રેનલ ફંક્શન મૂલ્યાંકન સહિતના યોગ્ય પ્રયોગશાળા પરીક્ષણો કર્યા પછી જ સ્પષ્ટ નિદાન કરી શકાય છે.
એડિસનના રોગનું મૂળ કારણ એ કોઈપણ પરિબળ છે જે એડ્રેનલ ગ્રંથિઓને નુકસાન પહોંચાડે છે. આ નુકસાન ઓટોઇમ્યુન ડિસઓર્ડર, ગંભીર ચેપ, ગાંઠો, કેન્સર અથવા લસિકા તંત્રને અસર કરતી પરિસ્થિતિઓના પરિણામે થઈ શકે છે. તેથી, વિગતવાર તબીબી ઇતિહાસ લેવો જરૂરી છે. જો દર્દીને જાણીતી ઓટોઇમ્યુન રોગ, ભૂતકાળ અથવા વર્તમાન ચેપ અથવા ગાંઠો અથવા કેન્સરનો ઇતિહાસ હોય, તો એડિસનના રોગની સંભાવના નોંધપાત્ર રીતે વધે છે. કેટલીકવાર આ રોગ આ અંતર્ગત પરિસ્થિતિઓને કારણે વિકસે છે, અને કેટલીકવાર હોર્મોનલ અસંતુલનને કારણે આ પરિસ્થિતિઓ વધુ ખરાબ થાય છે – આ દ્વિ-માર્ગીય સંબંધ છે.
એડિસનના રોગ માટે આધુનિક તબીબી સારવારમાં સામાન્ય રીતે આજીવન સ્ટીરોઇડ રિપ્લેસમેન્ટ થેરેપીનો સમાવેશ થાય છે, જે હોર્મોન્સને બદલે છે જે શરીર હવે કુદરતી રીતે ઉત્પન્ન કરી શકતું નથી. આ દર્દીને સામાન્ય શારીરિક કાર્યો જાળવવામાં મદદ કરે છે. નિસર્ગોપચારક દ્રષ્ટિકોણથી, કેટલીક જડીબુટ્ટીઓ અને ઉપચારો એડ્રેનલ આરોગ્યને ટેકો આપી શકે છે, ઊર્જાનું સ્તર સુધારી શકે છે અને હોર્મોનલ સંતુલનને નિયંત્રિત કરવામાં મદદ કરી શકે છે. આ કુદરતી પદ્ધતિઓ કટોકટીની તબીબી સારવારનું વિકલ્પ નથી, પરંતુ આધુનિક દવાને પૂરક બનાવી શકે છે અને એકંદર સુખાકારીમાં સુધારો કરી શકે છે. પ્રકરણના અંતે, અમે જડીબુટ્ટીઓ અને ઉપાયોનું અન્વેષણ કરીશું જે સમગ્ર અંતઃસ્ત્રાવી પ્રણાલીને ટેકો આપે છે.
જન્મજાત એડ્રેનલ હાયપોપ્લાસિયા (સીએએચ)
જન્મજાત એડ્રેનલ હાયપોપ્લાસિયા – જેને ઘણીવાર સીએએચ તરીકે ઓળખવામાં આવે છે – એ વિકારોનું વારસાગત જૂથ છે જે એડ્રેનલ ગ્રંથિઓના વિકાસ અને કાર્યને અસર કરે છે. એડિસનના રોગથી વિપરીત, જે સામાન્ય રીતે ગ્રંથિના નુકસાનને કારણે જીવનમાં પછીથી દેખાય છે, સીએએચ જન્મથી જ હાજર હોય છે અને આનુવંશિક પરિવર્તનને કારણે થાય છે જે હોર્મોન ઉત્પાદનને નબળું પાડે છે.
સીએએચવાળા ઘણા વ્યક્તિઓમાં, એડ્રેનલ ગ્રંથિઓ વધુ પડતા એન્ડ્રોજન (પુરુષ હોર્મોન્સ) ઉત્પન્ન કરે છે, જ્યારે કોર્ટિસોલ અને અન્ય આવશ્યક હોર્મોન્સના પૂરતા પ્રમાણમાં ઉત્પન્ન કરવામાં નિષ્ફળ જાય છે. આ અસંતુલન સીએએચની તીવ્રતા અને પ્રકારના આધારે ઘણી ગૂંચવણો તરફ દોરી જાય છે. એડ્રેનલ ગ્રંથિઓ પ્રવાહી સંતુલન, તણાવ પ્રતિસાદ અને ચયાપચયના કાર્યને જાળવવામાં નિર્ણાયક ભૂમિકા ભજવે છે, તેથી આ હોર્મોનલ વિક્ષેપો બાળકના વિકાસ, વિકાસ અને એકંદર સ્વાસ્થ્યને અસર કરી શકે છે.
સીએએચમાં વહેલી તકે શોધ ખૂબ જ મહત્વપૂર્ણ છે કારણ કે સારવાર ન કરાયેલ હોર્મોનલ અસંતુલન જીવલેણ પરિસ્થિતિઓ તરફ દોરી શકે છે, ખાસ કરીને શિશુઓમાં. નિદાન સામાન્ય રીતે રક્ત પરીક્ષણો દ્વારા કરવામાં આવે છે જે હોર્મોનના સ્તરને માપે છે. એકવાર ઓળખાયા પછી, સારવારમાં ખામીઓને સુધારવા અને એન્ડ્રોજન ઉત્પાદનને નિયંત્રિત કરવા માટે લાંબા ગાળાના હોર્મોન રિપ્લેસમેન્ટનો સમાવેશ થાય છે. નિસર્ગોપચારક સારવારનો ઉપયોગ રોગપ્રતિકારક શક્તિ, ચયાપચય અને એડ્રેનલ લવચીકતા સુધારવા માટે સહાયક સંભાળમાં થઈ શકે છે, પરંતુ તબીબી દેખરેખ હંમેશા જરૂરી છે.
હોર્મોનલ અસંતુલનને સમજવું: એડિસન રોગ, જન્મજાત એડ્રેનલ હાયપરપ્લાસિયા (સીએએચ) અને જાયગેન્ટિઝમ
શરીરનું એકંદર સંતુલન જાળવવામાં હોર્મોનલ સ્વાસ્થ્ય નિર્ણાયક ભૂમિકા ભજવે છે. તેમ છતાં દરેક હોર્મોનનું પોતાનું વિશિષ્ટ કાર્ય હોય છે, હોર્મોન્સમાંથી કોઈ પણ એકલતામાં કામ કરે છે. અંતઃસ્ત્રાવી તંત્ર એકબીજા સાથે જોડાયેલી સાંકળની જેમ કામ કરે છે – જો એક હોર્મોન અસંતુલિત બને છે, તો તે અન્ય લોકોને પણ અસર કરે છે. આ લેખ ત્રણ મહત્વપૂર્ણ અંતઃસ્ત્રાવી વિકારોને સમજાવે છે: એડિસનનો રોગ, જન્મજાત એડ્રેનલ હાયપરપ્લાસિયા (સીએએચ), અને વિશાળતા, તેમના લક્ષણો, કારણો અને આધુનિક તેમજ કુદરતી વ્યવસ્થાપન અભિગમો.
એડિસન રોગ: જ્યારે એડ્રેનલ હોર્મોન્સ સામાન્યથી નીચે આવે છે
એડિસનનો રોગ એ એક દુર્લભ અંતઃસ્ત્રાવી વિકાર છે જેમાં એડ્રેનલ ગ્રંથિઓ કોર્ટિસોલ અને એલ્ડોસ્ટેરોનની પૂરતી માત્રા ઉત્પન્ન કરવામાં નિષ્ફળ જાય છે. આ હોર્મોન્સ તણાવ પ્રતિક્રિયા, બ્લડ પ્રેશર રેગ્યુલેશન, પ્રવાહી સંતુલન, ચયાપચય અને રોગપ્રતિકારક નિયંત્રણ માટે જવાબદાર છે. જ્યારે તેમનું સ્તર ઘટે છે, ત્યારે શરીરમાં નોંધપાત્ર વિક્ષેપો અનુભવવાનું શરૂ થાય છે.
એડિસનના રોગના સૌથી સામાન્ય લક્ષણોમાંનું એક અસ્પષ્ટ વજન ઘટાડવું, તેમજ સ્નાયુઓની નબળાઈ, થાક અને નીચું બ્લડ પ્રેશર છે. ઘણા કિસ્સાઓમાં, દર્દીઓ ત્વચાના કાળા પડવાની પણ નોંધ લે છે, ખાસ કરીને ખુલ્લા અને બિન-ખુલ્લા બંને વિસ્તારોમાં. જો કે, તે યાદ રાખવું અગત્યનું છે કે ત્વચા પરના કાળા ફોલ્લીઓ આપમેળે એડિસનના રોગની પુષ્ટિ કરતા નથી. ઘણા લોકોને કુદરતી રીતે લો બ્લડ પ્રેશર હોય છે અથવા થાઇરોઇડ અસંતુલન, ડાયાબિટીસ, ક્રોનિક રોગ અથવા પોષક તત્વોની ઉણપને કારણે વજન ઘટાડવાનો અનુભવ થાય છે. તેથી, નિદાન હંમેશાં ઓછામાં ઓછા 15-20 દિવસ સુધી લક્ષણોનું નિરીક્ષણ કર્યા પછી અને ચોક્કસ તબીબી પરીક્ષણો સાથે પુષ્ટિ કર્યા પછી કરવું જોઈએ.
એડિસનનો રોગ ઘણીવાર એડ્રેનલ ગ્રંથિઓને નુકસાન પહોંચાડતા પરિબળોને કારણે ઉદ્ભવે છે. ઓટોઇમ્યુન ડિસઓર્ડર એ સૌથી સામાન્ય કારણ છે, પરંતુ ચેપ, ગાંઠો અને કેન્સર પણ એડ્રેનલ વિનાશનું કારણ બની શકે છે. વિગતવાર તબીબી ઇતિહાસ આવશ્યક છે, ખાસ કરીને જો દર્દી ઓટોઇમ્યુન રોગો, લાંબા સમયથી ચાલતા ચેપ, લસિકા ગાંઠના રોગો અથવા કોઈપણ પ્રકારની ગાંઠ અથવા કેન્સરથી પીડાય છે. આ અંતર્ગત પરિસ્થિતિઓ કાં તો એડિસનના રોગનું કારણ બની શકે છે અથવા તેના પરિણામે વિકસિત થઈ શકે છે – બંને દૃશ્યો શક્ય છે.
આધુનિક તબીબી સારવારમાં મુખ્યત્વે આજીવન સ્ટીરોઇડ રિપ્લેસમેન્ટ થેરેપીનો સમાવેશ થાય છે, જે આવશ્યક હોર્મોનલ સ્તરને પુનઃસ્થાપિત કરવામાં મદદ કરે છે. જ્યારે આધુનિક દવા જરૂરી ટેકો પૂરો પાડે છે, ત્યારે નિસર્ગોપચાર પોષણ, જડીબુટ્ટીઓ અને જીવનશૈલીમાં ફેરફાર દ્વારા સારવારને પૂરક બનાવી શકે છે જે એડ્રેનલ આરોગ્યને ટેકો આપે છે અને કુદરતી રીતે હોર્મોન ઉત્પાદનને સંતુલિત કરે છે.
જન્મજાત એડ્રેનલ હાયપરપ્લાસિયા (સીએએચ): હોર્મોન ઉત્પાદનને અસર કરતી આનુવંશિક વિકૃતિ
જન્મજાત એડ્રેનલ હાયપરપ્લાસિયા, જેને સામાન્ય રીતે સીએએચ તરીકે ઓળખવામાં આવે છે, તે એડ્રેનલ ગ્રંથીઓને અસર કરતી વારસાગત સ્થિતિ છે. સીએએચમાં, શરીર અતિશય એન્ડ્રોજન (પુરુષ સેક્સ હોર્મોન્સ) ઉત્પન્ન કરે છે પરંતુ કોર્ટિસોલની અપૂરતી માત્રા અને કેટલીકવાર અપૂરતી એલ્ડોસ્ટેરોન છે. આ અસંતુલનને કારણે, બહુવિધ હોર્મોનલ માર્ગો ખલેલ પહોંચાડે છે, જે વિવિધ લક્ષણો તરફ દોરી જાય છે.
અગાઉ ચર્ચા કર્યા મુજબ, એક હોર્મોનમાં અસંતુલન અંતઃસ્ત્રાવી તંત્રની એકબીજા સાથે જોડાયેલી પ્રકૃતિને કારણે ઘણીવાર અન્ય ઘણા લોકોને વિક્ષેપિત કરે છે. સીએએચમાં, એન્ડ્રોજનનું વધુ ઉત્પાદન પ્રજનન વિકાસ અને જાતીય અવયવોને અસર કરે છે, જ્યારે નીચા કોર્ટિસોલ ચયાપચયના મુદ્દાઓમાં ફાળો આપે છે. સામાન્ય લક્ષણોમાં નબળું વજન વધવું અથવા વજન ઘટાડવું, ડિહાઇડ્રેશન, ઉલટી અને ઉબકા શામેલ છે. લાક્ષણિક લક્ષણોમાંનું એક એ છે કે જનનાંગોના અવયવોનો અસામાન્ય વિકાસ છે, ખાસ કરીને શિશુઓ અને બાળકોમાં દેખાય છે.
કારણ કે આ લક્ષણો અન્ય અંતઃસ્ત્રાવી વિકૃતિઓથી નોંધપાત્ર રીતે અલગ પડે છે, સીએએચને ઘણીવાર કાળજીપૂર્વક ક્લિનિકલ અવલોકન દ્વારા ઓળખી શકાય છે. જો કોર્ટિસોલની ઉણપ તીવ્ર બને છે, તો દર્દીને હોર્મોનનું સ્તર સ્થિર કરવા માટે કૃત્રિમ કોર્ટિસોલની જરૂર પડી શકે છે. જ્યારે કુદરતી ખોરાક અને જડીબુટ્ટીઓ સમય જતાં કોર્ટિસોલના ઉત્પાદનને ટેકો આપી શકે છે, ત્યારે કટોકટી અથવા ગંભીર કિસ્સાઓમાં હોર્મોનલ રિપ્લેસમેન્ટ થેરેપી દ્વારા તાત્કાલિક તબીબી હસ્તક્ષેપની જરૂર હોય છે. લાંબા ગાળાના પરિણામોને સુધારવા માટે તબીબી સારવાર સાથે પોષક તત્વોથી સમૃદ્ધ આહાર અને એડ્રેનલ-સહાયિત ખોરાક રજૂ કરી શકાય છે.
જાયગેન્ટિઝમ: ગ્રોથ હોર્મોન ઓવરપ્રોડક્શનને કારણે અતિશય વૃદ્ધિ
બાળપણ અથવા કિશોરાવસ્થા દરમિયાન માનવ વૃદ્ધિ હોર્મોન (એચજીએચ) ના વધુ પડતા ઉત્પાદનને કારણે થતી એક દુર્લભ સ્થિતિ છે . મગજમાં સ્થિત કફોત્પાદક ગ્રંથિ આ હોર્મોનના ઉત્પાદન માટે જવાબદાર છે. જ્યારે સૌમ્ય કફોત્પાદક ગાંઠ અથવા આનુવંશિક પરિબળ એચજીએચ સ્ત્રાવમાં વધારો કરે છે, ત્યારે બાળકો અસામાન્ય રીતે ઝડપી વૃદ્ધિનો અનુભવ કરે છે.
વિશાળતાના સંકેતો ઘણીવાર સરળતાથી દેખાય છે. બાળકો તેમની ઉંમરના અન્ય લોકોની તુલનામાં અસામાન્ય રીતે ઊંચા અને મોટા હોય છે. શરીરરચનાની લાક્ષણિકતાઓ જેમ કે ખૂબ મોટા હાથ અને પગ, બહાર નીકળેલા જડબા, ચહેરાની વિશાળ રચના અને જાડી આંગળીઓ અને અંગૂઠા નોંધપાત્ર બને છે. ઉદાહરણ તરીકે, 14-15 અથવા તેથી વધુના જૂતાના કદ વિશાળતા ધરાવતા વ્યક્તિઓમાં સામાન્ય છે, અને ઘણાને તેમના અસામાન્ય રીતે મોટા પગને કારણે કસ્ટમ-મેઇડ પગરખાંની જરૂર પડે છે.
ઊંચાઈ ઉપરાંત, અન્ય ફેરફારોમાં અગ્રણી કપાળ, મોટું નાક અને કાન અને ચહેરાના પ્રમાણમાં ફેરફારનો સમાવેશ થાય છે. વૃદ્ધિ હોર્મોન અસંતુલન ક્યારે શરૂ થાય છે તેના આધારે વૃદ્ધિ પેટર્ન બાળપણથી કિશોરવયના વર્ષો સુધી કોઈપણ સમયે શરૂ થઈ શકે છે. આ દૃશ્યમાન લક્ષણો વિશાળતાને અન્ય અંતઃસ્ત્રાવી વિકૃતિઓ જેમ કે સીએએચથી અલગ પાડે છે, જ્યાં આંતરિક પ્રજનન માળખાને મુખ્યત્વે અસર થાય છે.
જાયગેન્ટિઝમ એક્રોમેગાલી સાથે સમાનતા ધરાવે છે , જે અતિશય વૃદ્ધિ હોર્મોનથી સંબંધિત બીજી સ્થિતિ છે, પરંતુ એક્રોમેગાલી પુખ્તાવસ્થામાં વૃદ્ધિ પ્લેટો ફ્યુઝ થયા પછી થાય છે. જો કે, જ્યારે વૃદ્ધિ પ્લેટો હજી પણ ખુલ્લી હોય છે ત્યારે વિશાળતા થાય છે, જે અસામાન્ય ઊંચાઈ અને શરીરની વૃદ્ધિ તરફ દોરી જાય છે.
જાયગેન્ટિઝમ, હાયપરથાઇરોડિઝમ અને તેમની મનોવૈજ્ઞાનિક અસર: વિગતવાર સમજ
હોર્મોનલ ડિસઓર્ડર માત્ર શારીરિક શરીરને જ અસર કરતા નથી, પરંતુ ભાવનાત્મક અને માનસિક સુખાકારીને પણ ઊંડી અસર કરે છે. વિવિધ અંતઃસ્ત્રાવી વિકૃતિઓમાં, વિશાળતા અને હાયપરથાઇરોડિઝમ એવી પરિસ્થિતિઓ છે જે ખૂબ જ દૃશ્યમાન લક્ષણો રજૂ કરે છે, જે ઘણીવાર વ્યક્તિના આત્મવિશ્વાસ અને સામાજિક જીવનને અસર કરે છે. નીચેનો લેખ આ શરતોને વિગતવાર ફકરાઓમાં સમજાવે છે, જેમાં લક્ષણો, કારણો, અસરો અને સારવારના વિકલ્પોને આવરી લેવામાં આવ્યા છે.
વિશાળતા: દૃશ્યમાન ઉત્ક્રાંતિ ફેરફારો અને તેમના કારણો

જાયગેન્ટિઝમ એ એક દુર્લભ હોર્મોનલ ડિસઓર્ડર છે જે કફોત્પાદક ગ્રંથિમાંથી ગ્રોથ હોર્મોન (જીએચ) ના વધુ પડતા સ્ત્રાવને કારણે થાય છે . આ હોર્મોનલ અતિશય ઉત્પાદન બાળપણમાં શરૂ થાય છે – જ્યારે વૃદ્ધિની પ્લેટો હજી પણ ખુલ્લી હોય છે – જે અસામાન્ય રીતે ઝડપી અને અતિશય વૃદ્ધિ તરફ દોરી જાય છે.
વિશાળતાના શારીરિક લક્ષણો સામાન્ય રીતે ખૂબ જ નોંધપાત્ર હોય છે. અસરગ્રસ્ત વ્યક્તિઓમાં અસામાન્ય રીતે મોટા હાથ, પગ, આંગળીઓ, અંગૂઠા, હોઠ, નાક અને કાન હોઈ શકે છે. જડબાની રેખા ઘણીવાર અગ્રણી બને છે, જે ચહેરાને એક અલગ દેખાવ આપે છે. આ ફેરફારો એટલા માટે થાય છે કારણ કે વધુ વૃદ્ધિ હોર્મોન શરીરના દરેક પેશીઓ અને હાડકાને અસર કરે છે.
વિશાળતા પાછળનું મુખ્ય કારણ ઘણીવાર સૌમ્ય કફોત્પાદક ગાંઠ હોય છે, જો કે આનુવંશિક પરિબળો પણ નોંધપાત્ર ભૂમિકા ભજવી શકે છે. જો માતાપિતા, ભાઈ-બહેન અથવા નજીકના પરિવારના સભ્યને સમાન હોર્મોનલ સમસ્યાઓ હોય, તો આગામી પેઢીને ડિસઓર્ડર થવાનું જોખમ વધારે હોઈ શકે છે. જો કે, જ્યારે તે પરિવારોમાં ચાલે છે, ત્યારે પણ તે વૈશ્વિક સ્તરે ખૂબ જ દુર્લભ સ્થિતિ રહે છે.
વિશાળતાની આધુનિક સારવારમાં હોર્મોનનું સ્તર ઘટાડવા માટેની દવાઓ, કફોત્પાદક ગાંઠોને દૂર કરવા માટે શસ્ત્રક્રિયા અથવા જ્યારે જરૂરી હોય ત્યારે રેડિયોથેરાપીનો સમાવેશ થાય છે. સારવારના વિકલ્પો સ્થિતિની તીવ્રતા પર આધારિત છે. બધા દર્દીઓને શસ્ત્રક્રિયાની જરૂર નથી; કેટલાક એકલા દવાઓથી સારી રીતે સંચાલન કરી શકે છે અને પ્રમાણમાં સામાન્ય જીવન જીવી શકે છે.
તેમ છતાં, જ્યારે વિશાળતા બાળપણમાં શરૂ થાય છે અને ઝડપથી વધે છે, ત્યારે તે ઊંડા માનસિક અને ભાવનાત્મક પડકારોનું કારણ બની શકે છે. બાળકોને સાથીદારો તરફથી ચીડવવું, ગુંડાગીરી અથવા અસ્વીકારનો સામનો કરવો પડી શકે છે કારણ કે સમાજને ઘણીવાર શારીરિક અસામાન્યતાઓ સ્વીકારવામાં મુશ્કેલી પડે છે. વિશાળતાવાળા ઘણા બાળકો એકલતા, શરમ, હતાશ અથવા માનસિક રીતે પરેશાન લાગે છે. શાળાઓ હંમેશાં આવા બાળકોને ટેકો આપવા માટે સજ્જ ન હોઈ શકે, જે વધુ આઘાત તરફ દોરી શકે છે.
આ કારણોસર, મનોવૈજ્ઞાનિક પરામર્શ તબીબી સારવાર જેટલું જ મહત્વપૂર્ણ બને છે. બાળકોને શીખવવું જોઈએ કે તેમના મતભેદો તેમની કિંમતને વ્યાખ્યાયિત કરતા નથી. ભાવનાત્મક સમર્થન, પરામર્શ અને કૌટુંબિક પ્રોત્સાહન સાથે, તેઓ આત્મવિશ્વાસ બનાવી શકે છે અને મજબૂત માનસિકતા વિકસાવી શકે છે. ગંભીર કિસ્સાઓમાં જ્યાં વૃદ્ધિ આત્યંતિક બને છે અને દૈનિક કામગીરીને અસર કરે છે, સર્જિકલ અથવા અદ્યતન તબીબી સારવાર જરૂરી હોઈ શકે છે.
હાયપરથાઇરોડિઝમ: જ્યારે થાઇરોઇડ વધુ પડતું સક્રિય બને છે
હાયપરથાઇરોડિઝમ, જેને થાઇરોટોક્સિકોસિસ તરીકે પણ ઓળખવામાં આવે છે, જ્યારે થાઇરોઇડ ગ્રંથિ શરીરની જરૂરિયાત કરતાં વધુ થાઇરોઇડ હોર્મોન્સ ઉત્પન્ન કરે છે ત્યારે થાય છે. થાઇરોક્સિન (ટી 4) નું વધુ પડતું પ્રમાણ શરીરના ચયાપચયને ખલેલ પહોંચાડે છે, જે રોજિંદા જીવનને અસર કરતા ઘણા લક્ષણો તરફ દોરી જાય છે.
થાઇરોઇડ ગ્રંથિ શરીરના ચયાપચયના દરને નિયંત્રિત કરવામાં મુખ્ય ભૂમિકા ભજવે છે. મેટાબોલિઝમ લગભગ દરેક વસ્તુનું નિયમન કરે છે – વજન સંચાલન, પાચન, વૃદ્ધિ, મેમરી, તણાવ પ્રતિક્રિયા, રોગપ્રતિકારક શક્તિ અને ઊંઘની પેટર્ન. જ્યારે થાઇરોઇડ હોર્મોન્સના વધુ પડતા પ્રમાણને કારણે ચયાપચય ખૂબ જ ઝડપી થઈ જાય છે, ત્યારે આખું શરીર અસંતુલિત થઈ જાય છે.
હાયપરથાઇરોડિઝમ આજે ખૂબ જ સામાન્ય છે. દર દસમાંથી બે કે ત્રણ લોકોને થાઇરોઇડ સંબંધિત સમસ્યાઓ હોઈ શકે છે જેમ કે પીસીઓએસ, હોર્મોનલ અસંતુલન અથવા અસ્પષ્ટ વજનમાં ફેરફાર. વજન ઘટાડવા, માસિક સ્રાવની સમસ્યાઓ અથવા હોર્મોનલ અસંતુલનની સારવાર માટે આવતા ઘણા લોકો માટે, થાઇરોઇડ ડિસફંક્શનનો ઇતિહાસ ઘણીવાર જોવા મળે છે.
હાયપરથાઇરોડિઝમના લક્ષણોમાં ચિંતા, ગભરાટ, વધુ પડતો પરસેવો થવો, થાક અને અચાનક વજન ઘટાડવાનો સમાવેશ થાય છે. વજન ઘટાડવું ઘણીવાર તીવ્ર અને અસ્પષ્ટ હોય છે. જો વિટામિન બી 12, વિટામિન ડી 3, હિમોગ્લોબિન અને ખાંડનું સ્તર સામાન્ય હોય તો પણ, વ્યક્તિનું વજન ઘટવાનું ચાલુ રાખી શકે છે. જો ડાયાબિટીઝને નકારી કાઢવામાં આવે અને ત્યાં કોઈ પોષક તત્વોની ઉણપ ન હોય, તો હાયપરથાઇરોડિઝમ સૌથી સામાન્ય શંકાસ્પદ કારણોમાંનું એક બની જાય છે.
હાયપરથાઇરોડિઝમ અને હાયપોથાઇરોડિઝમ વચ્ચેનો મુખ્ય તફાવત વજનની વર્તણૂક છે:
- હાયપરથાઇરોડિઝમ એ અચાનક, અસ્પષ્ટ વજન ઘટાડવું છે→
- હાયપોથાઇરોડિઝમ → વજનમાં વધારો, સુસ્તી, ધીમું ચયાપચય
હાયપરથાઇરોડિઝમની અસરકારક રીતે સારવાર કરવા માટે, પ્રથમ ધ્યેય ચયાપચયના દરને સ્થિર અને સંતુલિત કરવાનો છે. જ્યારે ચયાપચય સામાન્ય થઈ જાય છે, ત્યારે થાઇરોઇડ હોર્મોનનું સ્તર પણ કુદરતી રીતે સંતુલિત થવાનું શરૂ કરે છે. નિસર્ગોપચાર આહાર, જીવનશૈલીમાં સુધારા અને હર્બલ સંયોજનો દ્વારા થાઇરોઇડના સ્વાસ્થ્યને ટેકો આપે છે, જ્યારે આધુનિક દવામાં ગંભીરતાના આધારે એન્ટિ-થાઇરોઇડ દવાઓ, બીટા-બ્લોકર્સ અથવા અદ્યતન સારવારનો સમાવેશ થાય છે.
થાઇરોઇડ ડિસઓર્ડર અને પીસીઓએસને સમજવું: કારણો, નિદાન, લક્ષણો અને કુદરતી વ્યવસ્થાપન
હોર્મોનલ ડિસઓર્ડર એ આજના વિશ્વમાં સૌથી સામાન્ય આરોગ્ય ચિંતાઓમાંની એક છે, અને બે મુખ્ય પરિસ્થિતિઓ – ખાસ કરીને સ્ત્રીઓ અને યુવાન પુખ્ત વયના લોકોમાં – થાઇરોઇડ અસંતુલન અને પોલિસિસ્ટિક અંડાશય સિન્ડ્રોમ (પીસીઓએસ) છે. બંને શરતો હોર્મોનલ સ્ત્રાવ, ચયાપચય અને એકંદર સ્વાસ્થ્યને અસર કરે છે, ઘણીવાર તબીબી સહાય અને લાંબા ગાળાના જીવનશૈલી વ્યવસ્થાપનની જરૂર પડે છે. આ લેખ આ વિકારોને સરળ, વિગતવાર અને વિગતવાર રીતે સમજાવે છે.
થાઇરોઇડ ફંક્શન ટેસ્ટ: નિદાનનું પ્રથમ પગલું
જ્યારે પણ થાઇરોઇડ ડિસઓર્ડરની શંકા હોય છે, ત્યારે ડોકટરો ટી3, ટી 4, ટીએસએચ અને કેટલીકવાર મફત ટીએસએચ અથવા એફએસએચ (ઓટોઇમ્યુન સંડોવણી તપાસવા માટે) જેવા શ્રેણીબદ્ધ પરીક્ષણોની ભલામણ કરે છે. આ પરીક્ષણો એ ઓળખવામાં મદદ કરે છે કે થાઇરોઇડ ગ્રંથિ હોર્મોનનું ખૂબ જ ઉત્પાદન કરે છે કે ખૂબ ઓછું ઉત્પાદન કરે છે.
- જો પરીક્ષણ મૂલ્યો સામાન્ય રેન્જમાં આવે છે, તો થાઇરોઇડ સામાન્ય રીતે કાર્ય કરે છે.
- જો મૂલ્યો અસંતુલન બતાવે છે, તો સ્થિતિ કાં તો હાયપરથાઇરોડિઝમ અથવા હાયપોથાઇરોડિઝમ હોઈ શકે છે.
આ પરીક્ષણના પરિણામોને સમજવું નિર્ણાયક છે કારણ કે તેઓ યોગ્ય સારવાર યોજના નક્કી કરવા માટે પાયો બનાવે છે.
થાઇરોઇડ ડિસઓર્ડરના કારણો: આયોડિનની ભૂમિકા
થાઇરોઇડના અસંતુલનના સૌથી સામાન્ય મૂળ કારણોમાંનું એક શરીરમાં આયોડિનની ઉણપ અથવા વધુ આયોડિન છે . થાઇરોઇડ હોર્મોન્સના ઉત્પાદન માટે આયોડિન જરૂરી છે. જ્યારે આયોડિનનું સ્તર પૂરતું ઊંચું નથી – કાં તો ખૂબ ઊંચું અથવા ખૂબ ઓછું – થાઇરોઇડ ગ્રંથિ યોગ્ય રીતે કાર્ય કરવા માટે સંઘર્ષ કરે છે.
સદભાગ્યે, આયોડિન ઘણા ખોરાકમાં વિપુલ પ્રમાણમાં હોય છે, જેમાં શામેલ છે:
- રોક મીઠું, દરિયાઇ મીઠું અને ગુલાબી મીઠું
- લીલા પાંદડાવાળા શાકભાજી
- બટાટા અને શક્કરીયા જેવા શાકભાજી મૂળ
આ ખોરાકનું નિયમિત સેવન શરીરનું આયોડિન સંતુલન જાળવવામાં મદદ કરે છે, તંદુરસ્ત થાઇરોઇડ કાર્યને ટેકો આપે છે.
હાયપોથાઇરોઇડિઝમ (અન્ડરએક્ટિવ થાઇરોઇડ)
જ્યારે થાઇરોઇડ ગ્રંથિ પૂરતા પ્રમાણમાં થાઇરોઇડ હોર્મોન્સ ઉત્પન્ન કરતી નથી ત્યારે હાયપોથાઇરોડિઝમ થાય છે. હોર્મોન્સ અપૂરતા હોવાને કારણે શરીરનું ચયાપચય ધીમું પડે છે, જે વિવિધ લક્ષણો તરફ દોરી જાય છે.
હાયપોથાઇરોડિઝમના સામાન્ય લક્ષણો
- સતત થાક અને થાક
- સામાન્ય રીતે ખાવા છતાં વજનમાં વધારો
- સોજો અને સોજો
- ઠંડી સંવેદનશીલતા – સૌથી મહત્વપૂર્ણ અને પ્રારંભિક સંકેતોમાંનું એક
- ચક્કર આવવા અથવા ઊર્જાનો અભાવ અનુભવવો
- ધીમી ચયાપચય[ફેરફાર કરો]
હાયપરથાઇરોડિઝમની તુલનામાં, જ્યાં અચાનક વજન ઘટે છે, હાયપોથાઇરોડિઝમ સામાન્ય રીતે સુસ્તી, ભારેપણું અને ધીમે ધીમે વજન વધારવાનું કારણ બને છે.
હાયપોથાઇરોડિઝમ માટે તબીબી સારવાર
આધુનિક દવામાં, હાયપોથાઇરોડિઝમની સારવાર હોર્મોન રિપ્લેસમેન્ટ થેરેપી સાથે કરવામાં આવે છે, સામાન્ય રીતે કૃત્રિમ થાઇરોક્સિન (ટી 4). સામાન્ય દવાઓમાં શામેલ છે:
- થાઇરોનોર્મ
- એલ્ટ્રોક્સિન
- અન્ય લેવોથાઇરોક્સિન ફોર્મ્યુલેશન
ડોકટરો આના આધારે ડોઝ નક્કી કરે છે:
- ઉમર
- પુરૂષ જનનાંગ અંગ
- વર્તમાન હોર્મોનનું સ્તર (ટીએસએચ, ટી ૩, ટી ૪, એફએસએચ)
- કોઈપણ સંબંધિત આરોગ્યની સ્થિતિ
મોટાભાગના લોકો ઓછી માત્રા (ઘણીવાર 25 મિલિગ્રામ) થી શરૂ કરે છે અને જો જરૂરી હોય તો ધીમે ધીમે વધે છે.
નિસર્ગોપચાર દ્વારા રિવર્સિબિલિટી
અન્ય ઘણા હોર્મોનલ ડિસઓર્ડરથી વિપરીત, હાયપોથાઇરોડિઝમ ઘણીવાર યોગ્ય કુદરતી સંભાળ સાથે ખૂબ ઉલટાવી શકાય છે . આના યોગ્ય સંયોજન સાથે:
- સંતુલિત આહાર
- જીવનશૈલીમાં સુધારો
- તણાવ વ્યવસ્થાપન
- હર્બલ થેરાપી
- ડિટોક્સિફિકેશન પ્રેક્ટિસ
ઘણી વ્યક્તિઓ ૬ થી ૮ મહિનાની અંદર મોટા સુધારાનો અનુભવ કરે છે. વહેલી તકે તપાસ કરવી મહત્વપૂર્ણ છે. જો પ્રારંભિક તબક્કે સંબોધવામાં આવે તો – પછી ભલે તે ગર્ભાવસ્થા દરમિયાન, મેનોપોઝ અથવા કિશોરાવસ્થા દરમિયાન હોય – થાઇરોઇડ અસંતુલનને દવા પર આજીવન નિર્ભરતા વિના કુદરતી રીતે સુધારી શકાય છે.
પીસીઓએસ (પોલિસિસ્ટિક અંડાશય સિન્ડ્રોમ)
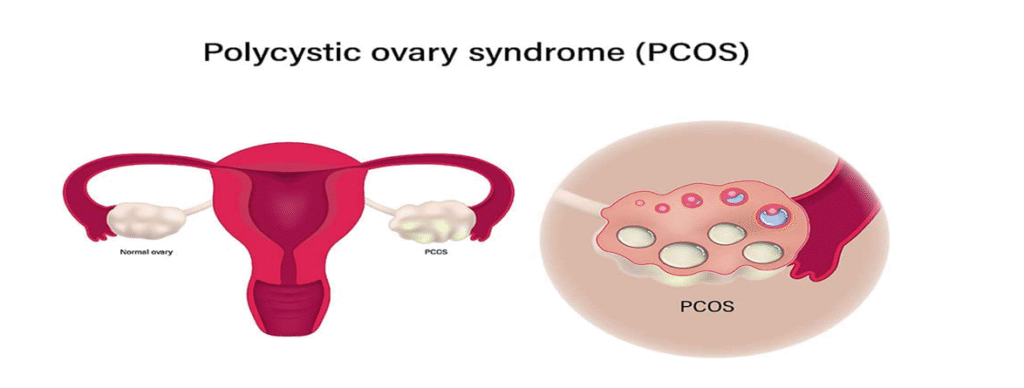
પીસીઓએસ એ એક ખૂબ જ સામાન્ય હોર્મોનલ ડિસઓર્ડર છે જે ખાસ કરીને સ્ત્રી પ્રજનન તંત્રને અસર કરે છે, ખાસ કરીને અંડાશય. સ્ત્રીઓમાં બે અંડાશય હોય છે – ડાબી અને જમણી – ઇંડાની રચના અને હોર્મોન નિયમન માટે જવાબદાર છે. પીસીઓએસ આ સામાન્ય કામગીરીમાં દખલ કરે છે.
પીસીઓએસ કોને અસર કરે છે?
આજે, પીસીઓએસ અત્યંત સામાન્ય બની ગયું છે, ખાસ કરીને:
- ટીનેજ ગર્લ્સ
- 20 ના દાયકાની શરૂઆતમાં મહિલાઓ
- તણાવ, નબળી જીવનશૈલી અથવા હોર્મોનલ વિક્ષેપનો અનુભવ કરતી મહિલાઓ
તે હોર્મોનલ અસંતુલન, ઇન્સ્યુલિન પ્રતિકાર, તણાવ અને જીવનશૈલીના દાખલાઓના સંયોજનને કારણે થાય છે.
પીસીઓએસ ઘણીવાર થાઇરોઇડ ડિસઓર્ડર સાથે સહઅસ્તિત્વ ધરાવે છે, જે બંને પરિસ્થિતિઓનું એક સાથે નિદાન કરવું મહત્વપૂર્ણ બનાવે છે.
હોર્મોનલ અસંતુલન, પીસીઓએસ અને ડાયાબિટીસ: આધુનિક જીવનશૈલી કટોકટીને સમજવું
હોર્મોનલ ડિસઓર્ડર – ખાસ કરીને પીસીઓએસ અને ડાયાબિટીસ – આજના ઝડપી વિશ્વમાં ખૂબ જ સામાન્ય બની ગયા છે. ઘણી સ્ત્રીઓ અનિયમિત સમયગાળા, વાળની વધુ પડતી વૃદ્ધિ (હિર્સુટિઝમ), અચાનક ખીલ ભડકા અને ગર્ભધારણ કરવામાં મુશ્કેલી જેવા લક્ષણો અનુભવે છે. જો કે આ પરિસ્થિતિઓ દાયકાઓથી અસ્તિત્વમાં છે, જીવનશૈલી, તણાવના સ્તર અને રોજિંદા આદતોમાં મોટા ફેરફારોને કારણે તેમનો વ્યાપ નાટકીય રીતે વધ્યો છે.
પીસીઓએસ: એક આધુનિક જીવનશૈલી ડિસઓર્ડર
અનિયંત્રિત પીસીઓએસના સૌથી ચિંતાજનક પરિણામોમાંનું એક વંધ્યત્વ છે, તેથી જ આપણે હવે આઇવીએફ અને આઇયુઆઈ ક્લિનિક્સમાં ઝડપી વધારો જોઈ રહ્યા છીએ. જો પ્રારંભિક તબક્કામાં પીસીઓએસનું સંચાલન કરવામાં ન આવે, તો તે ધીમે ધીમે ક્રોનિક બની શકે છે, જેના કારણે તેને ઉલટાવવું ખૂબ જ મુશ્કેલ બને છે. સ્થિતિ આગળ વધ્યા પછી હોર્મોનલ સંતુલનને પુનર્સ્થાપિત કરવું એ એક લાંબી અને જટિલ પ્રક્રિયા બની જાય છે.
લક્ષણો અને છુપાયેલા સંકેતો
અનિયમિત ચક્ર અને વાળની વધુ પડતી વૃદ્ધિ ઉપરાંત, ઘણી સ્ત્રીઓ 25 અથવા 30 વર્ષની ઉંમર પછી ખીલ વિકસાવે છે, પછી ભલે તેમને કિશોરાવસ્થામાં ક્યારેય પિમ્પલ્સ ન હોય. આવા મોડેથી શરૂ થતા ખીલ ઘણીવાર આંતરિક હોર્મોનલ અસંતુલન સૂચવે છે, જે ઘણીવાર પીસીઓએસ સાથે સંકળાયેલા છે.
અન્ય ફાળો આપનાર પરિબળ એ ગર્ભનિરોધક ગોળીઓનો વારંવાર ઉપયોગ છે, જે ઘણીવાર કામના સમયપત્રક, જીવનશૈલીની પસંદગીઓ અથવા ધાર્મિક વિધિને લગતા કારણોસર લેવામાં આવે છે. સતત હોર્મોનલ ગોળીનું સેવન શરીરના કુદરતી ચક્રને ખલેલ પહોંચાડી શકે છે, જે પીસીઓએસ જેવા લક્ષણોમાં ફાળો આપે છે.
પીસીઓએસ શા માટે વધી રહ્યું છે?
જો કે પીસીઓએસનું ચોક્કસ કારણ હજી પણ અજ્ઞાત છે, તેમાં મોટાભાગે શામેલ છે:
- આનુવંશિક
- હોર્મોનની વધઘટ
- જીવનશૈલીના પરિબળો
જો કે, આજના લગભગ 90% કેસો જીવનશૈલી સાથે મજબૂત રીતે સંબંધિત છે. માત્ર એક નાની ટકાવારી – લગભગ 10% – આનુવંશિકતાને આભારી છે. અગાઉની પેઢીઓમાં, પીસીઓએસ ખૂબ જ દુર્લભ હતું. સ્ત્રીઓ કુદરતી રીતે તંદુરસ્ત જીવનશૈલીનું પાલન કરે છે, પૌષ્ટિક ખોરાકનું સેવન કરે છે અને માસિક સ્રાવ દરમિયાન પૂરતો આરામ કરે છે.
પરંપરાગત પ્રથાઓના વૈજ્ઞાનિક કારણો હતા
ભારતીય સંસ્કૃતિમાં, માસિક સ્રાવના 3-4 દિવસ દરમિયાન, મહિલાઓને આરામ કરવા, ભારે કામ ટાળવા અને શારીરિક અને માનસિક તણાવ ઘટાડવા માટે પ્રોત્સાહિત કરવામાં આવે છે. આ પ્રથાઓ અંધશ્રદ્ધા નહોતી – તે પ્રજનન સ્વાસ્થ્યને સુરક્ષિત રાખવા માટેના વૈજ્ઞાનિક પગલાં હતા. પર્યાપ્ત આરામની મંજૂરી આપવી:
- હોર્મોનલ સંતુલન
- લોહીનો યોગ્ય પ્રવાહ
- ખેંચાણ અને થાકમાં ઘટાડો
- તંદુરસ્ત પ્રજનન અંગો
પરિણામે, અગાઉની પેઢીઓમાં પ્રજનન સમસ્યાઓ ઓછી હતી અને ગર્ભધારણ કરવું સરળ હતું, ઘણીવાર સી-સેક્શન જેવા તબીબી હસ્તક્ષેપોની જરૂરિયાત વિના.
આધુનિક સારવારના અભિગમો
પીસીઓએસના સંચાલન માટે, આધુનિક દવા સામાન્ય રીતે આના પર આધાર રાખે છે:
- હોર્મોનલ ટ્રીટમેન્ટ
- મૌખિક ગર્ભનિરોધક ગોળીઓ
- કૃત્રિમ હોર્મોન સપ્લિમેન્ટ્સ
આ સારવાર અસ્થાયી રૂપે ચક્રને નિયંત્રિત કરવામાં મદદ કરે છે, પરંતુ 21-દિવસ અથવા માસિક ડોઝિંગ રૂટિનનું કડક પાલન કરવાની જરૂર છે. તેઓ લક્ષણોનું સંચાલન કરે છે પરંતુ મૂળ કારણની સારવાર કરતા નથી.
બીજી તરફ, નિસર્ગોપચાર, આયુર્વેદ અને વૈકલ્પિક ઉપચારોનો ઉદ્દેશ દવા પરની નિર્ભરતા ઘટાડવાનો છે. શિસ્તબદ્ધ જીવનશૈલીમાં ફેરફારો સાથે, ઘણી સ્ત્રીઓ કુદરતી ચક્રની ધીમે ધીમે પુન:સ્થાપન, સુધારેલ હોર્મોનલ સંતુલન અને સુધારેલા લાંબા ગાળાના પરિણામોનો અનુભવ કરી શકે છે.
જીવનશૈલી: હોર્મોનલ અસંતુલનને સુધારવાની ચાવી
પછી ભલે તે પીસીઓએસ હોય, થાઇરોઇડની સમસ્યાઓ હોય કે ડાયાબિટીસ હોય, સારવારનો પાયો જીવનશૈલીમાં ફેરફાર કરવામાં રહેલો છે. મહત્વના ક્ષેત્રોમાં નીચેનાનો સમાવેશ થાય છે:
- યોગ્ય આરામ અને ઊંઘ
- પૌષ્ટિક, સંતુલિત ખોરાક
- સ્ક્રીન સમય ઘટાડો
- તણાવ વ્યવસ્થાપન
- મધ્યમ શારીરિક પ્રવૃત્તિ
આ મૂળભૂત આદતોને સુધાર્યા વિના, કોઈ દવા અથવા ઉપચાર કાયમી પરિણામો આપી શકશે નહીં.
ડાયાબિટીસ: ધ સાયલન્ટ કિલર
ભારત ઝડપથી વિશ્વની ડાયાબિટીઝની રાજધાની બની રહ્યું છે. જો આપણે એક સમાજ તરીકે આપણી આદતો બદલીશું નહીં, તો ડાયાબિટીસ ભાવિ પેઢીઓને વધુ ગંભીર અસર કરશે.
ડાયાબિટીસ ત્યારે થાય છે જ્યારે સ્વાદુપિંડ પૂરતા પ્રમાણમાં ઇન્સ્યુલિન ઉત્પન્ન કરવામાં અસમર્થ હોય છે, એક હોર્મોન જે માત્ર બ્લડ સુગરને નિયંત્રિત કરવા માટે જ નહીં, પરંતુ ચયાપચયને નિયંત્રિત કરવા માટે પણ જરૂરી છે. આજે, ખરાબ ખાવાની ટેવ, બેઠાડુ જીવનશૈલી, ક્રોનિક તણાવ અને જાગૃતિનો અભાવ ડાયાબિટીસના કેસોમાં ઝડપથી વધારો થવાના મુખ્ય કારણો છે.
ડાયાબિટીઝને સમજવું: વધતી જતી વૈશ્વિક જીવનશૈલી ડિસઓર્ડર
ડાયાબિટીઝને સામાન્ય રીતે માત્ર મેટાબોલિક ડિસઓર્ડર તરીકે જ નહીં, પરંતુ યકૃત સંબંધિત ડિસઓર્ડર તરીકે પણ ઓળખવામાં આવે છે, કારણ કે તે શરીરના સમગ્ર ચયાપચયને અસર કરે છે અને ઘણા અવયવોની સામાન્ય કામગીરીને વિક્ષેપિત કરે છે. તાજેતરના વર્ષોમાં, વિશ્વભરના વૈજ્ઞાનિક જર્નલોએ ઘણા અભ્યાસો પ્રકાશિત કર્યા છે કે કેવી રીતે ડાયાબિટીઝ વૈશ્વિક સ્તરે સૌથી ગંભીર જીવનશૈલીના રોગોમાંનો એક બની ગયો છે, જે લાખો લોકોને અસર કરે છે. આ વધતી જતી ચિંતાને કારણે, સંશોધકો સ્વાદુપિંડમાંથી ઇન્સ્યુલિનના સ્ત્રાવને નિયંત્રિત કરવા અને બીટા કોષોની પ્રવૃત્તિમાં સુધારો કરવા માટે સતત નવી રીતો શોધી રહ્યા છે. આ મહત્વપૂર્ણ છે કારણ કે ઇન્સ્યુલિન માત્ર લોહીમાં શર્કરાના સ્તરને જાળવવામાં જ નહીં પરંતુ પાચનને ટેકો આપવામાં પણ નિર્ણાયક ભૂમિકા ભજવે છે.
આપણે જે પણ ખોરાક ખાઈએ છીએ તેને યોગ્ય રીતે તોડી નાખવો જોઈએ, અસરકારક રીતે શોષી લેવો જોઈએ અને પોષક તત્વોમાં રૂપાંતરિત થવું જોઈએ જે આપણા શરીરની શક્તિ અને ઊર્જા જાળવી રાખે છે. ઇન્સ્યુલિન વિના, આ આખી પ્રક્રિયા અસરકારક રીતે થઈ શકતી નથી. જ્યારે શરીર ઇન્સ્યુલિન સામે પ્રતિરોધક બને છે, ત્યારે ઘણી સ્વાસ્થ્ય સમસ્યાઓ દેખાવા લાગે છે.
ડાયાબિટીસના સામાન્ય લક્ષણો
ડાયાબિટીઝના પ્રારંભિક અને સૌથી સામાન્ય લક્ષણોમાંનું એક અતિશય તરસ છે, ત્યારબાદ વારંવાર પેશાબ આવે છે, જે સામાન્ય કરતાં વધુ હોય છે. ટાઇપ 1 ડાયાબિટીઝમાં, વ્યક્તિઓ ઘણીવાર તીવ્ર અને અસ્પષ્ટ વજન ઘટાડવાનો અનુભવ કરે છે. તેનાથી વિપરીત, ટાઇપ 2 ડાયાબિટીઝના દર્દીઓ વજનમાં વધારો અનુભવી શકે છે, ખાસ કરીને કારણ કે આ પ્રકાર જીવનમાં પછીથી દેખાય છે – સામાન્ય રીતે તરુણાવસ્થા પછી અથવા પુખ્તાવસ્થા દરમિયાન.
ચિંતાજનક બાબત એ છે કે આજે ખૂબ જ નાના બાળકો, કેટલીકવાર 4-5 વર્ષની ઉંમરના પણ, ટાઇપ 1 ડાયાબિટીસનું નિદાન થઈ રહ્યું છે. જ્યારે આનુવંશિકતા ભૂમિકા ભજવે છે, ત્યારે જીવનશૈલીના પરિબળો અને તણાવ મુખ્ય ફાળો આપે છે. સંશોધન સૂચવે છે કે વધેલું શૈક્ષણિક દબાણ, લાંબા અભ્યાસના કલાકો અને શારીરિક પ્રવૃત્તિમાં ઘટાડો બાળકોમાં પ્રારંભિક ડાયાબિટીઝના પરિબળો હોઈ શકે છે.
ડાયાબિટીસના વિવિધ પ્રકારો
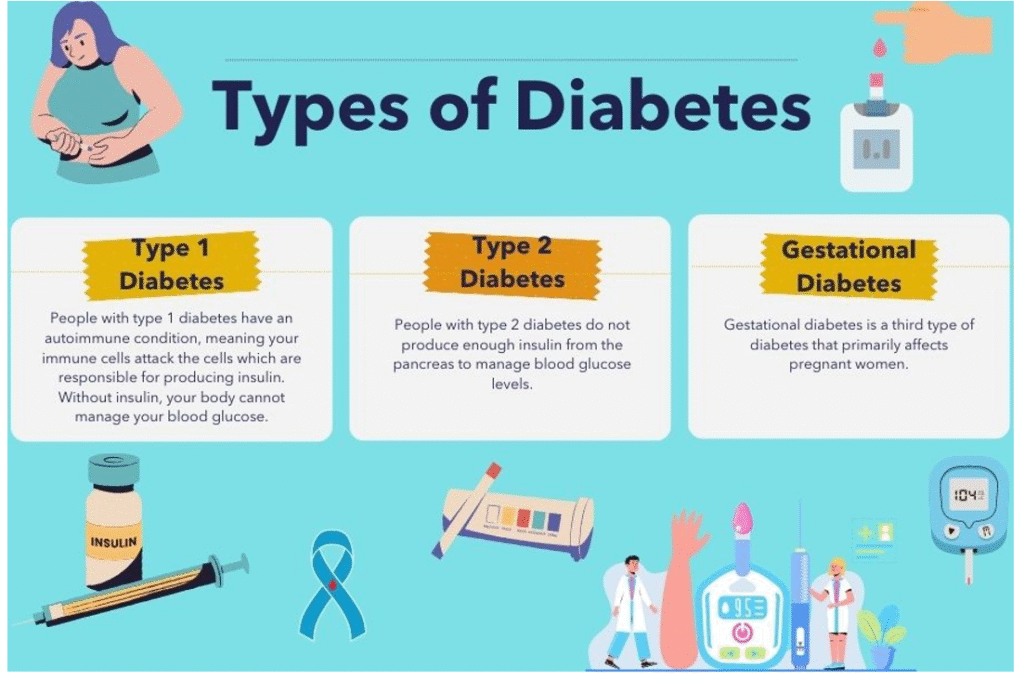
ડાયાબિટીસને નીચેની બાબતોમાં વર્ગીકૃત કરી શકાય છે:
- ટાઇપ 1 ડાયાબિટીસ
- શરૂઆત સામાન્ય રીતે બાળપણ અથવા તરુણાવસ્થા દરમિયાન થાય છે.
- સ્વાદુપિંડ લગભગ નિષ્ક્રિય થઈ જાય છે.
- ઇન્સ્યુલિનનો સ્ત્રાવ લગભગ શૂન્ય છે.
- દર્દીઓને આજીવન ઇન્સ્યુલિન થેરાપીની જરૂર પડે છે.
- ટાઇપ 2 ડાયાબિટીસ
- સૌથી સામાન્ય સ્વરૂપ – ડાયાબિટીઝવાળા 92-93% થી વધુ વ્યક્તિઓ આ કેટેગરીમાં આવે છે.
- સામાન્ય રીતે પુખ્તાવસ્થા પછી શરૂ થાય છે.
- સ્વાદુપિંડ હજી પણ ઇન્સ્યુલિન ઉત્પન્ન કરે છે, પરંતુ શરીરની જરૂરિયાતો માટે પૂરતું નથી.
- જીવનશૈલી અને ખાવાની ટેવથી ભારે પ્રભાવિત છે.
- સગર્ભાવસ્થા દરમિયાન ડાયાબિટીસ
- ગર્ભાવસ્થા દરમિયાન થાય છે.
- માતા અને બાળકની સુરક્ષા માટે કાળજીપૂર્વક દેખરેખ રાખવી જરૂરી છે.
દર્દીને પ્રકાર 1 અથવા પ્રકાર2ડાયાબિટીઝ છે કે કેમ તે નક્કી કરવા માટે, એન્ડોક્રિનોલોજિસ્ટ્સ અથવા ડાયાબિટોલોજિસ્ટ્સ સી-પેપ્ટાઇડ અથવા અન્ય સ્વાદુપિંડ કાર્ય પરીક્ષણો જેવા વિશિષ્ટ પરીક્ષણોનો ઉપયોગ કરે છે.
શું ટાઇપ2ડાયાબિટીસ ઉલટાવી શકાય છે?
હા-ટાઇપ 2 ડાયાબિટીસ 100% ઉલટાવી શકાય તેવું છે, જો દર્દી યોગ્ય જીવનશૈલીના પગલાંનું પાલન કરે. શરીરને કુદરતી રીતે ચોક્કસ સ્તરની ખાંડની જરૂર હોય છે. જો કે, જ્યારે સ્તર ખૂબ નીચું થાય છે, ત્યારે તે હાયપોગ્લાયકેમિઆ તરફ દોરી જાય છે, જે ખતરનાક પણ હોઈ શકે છે.
પરંપરાગત દવામાં, ડાયાબિટીઝની સારવારમાં આજીવન દવાઓ, ઇન્સ્યુલિન ઇન્જેક્શન અને કેટલાક ગંભીર કિસ્સાઓમાં, સ્વાદુપિંડની શસ્ત્રક્રિયાનો સમાવેશ થાય છે. સારવારની યોગ્ય લાઇન હંમેશાં દર્દીની સ્થિતિ પર આધારિત છે.
એન્ડોક્રાઇન ડિસઓર્ડરના સંચાલનમાં નિસર્ગોપચારની ભૂમિકા
નિસર્ગોપચાર ખોરાકની ભૂમિકા પર ભાર મૂકે છે. ખોરાક એ આપણી ઊર્જાનો પ્રાથમિક સ્ત્રોત છે – તેના વિના આપણે ટકી શકતા નથી. ડાયાબિટીઝ માટે, લગભગ 80% સુધારો ફક્ત ખોરાકની ટેવોને સુધારવાથી આવે છે. 18-19 વર્ષના ક્લિનિકલ અનુભવના આધારે, એવું જોવામાં આવ્યું છે કે જ્યારે દર્દીઓ યોગ્ય આહાર, જીવનશૈલીમાં ફેરફારો અને કુદરતી ઉપાયોનું પાલન કરે છે, ત્યારે તેમના HbA1c સ્તરમાં નોંધપાત્ર સુધારો થાય છે , જે લાંબા ગાળાના ખાંડ નિયંત્રણનું સૌથી મહત્વપૂર્ણ સૂચક છે.
ઉપવાસ અને ભોજન પછીના ખાંડના મૂલ્યો પર ધ્યાન કેન્દ્રિત કરવાને બદલે, નિસર્ગોપચાર એચબીએ1સીને સામાન્ય બનાવવા પર વધુ ધ્યાન કેન્દ્રિત કરે છે, જે તંદુરસ્ત સ્વાદુપિંડની કામગીરી અને સ્થિર ઇસ્યુલિન સ્ત્રાવને પ્રતિબિંબિત કરે છે.
ડાયાબિટીસના વ્યવસ્થાપન માટે ભલામણ કરેલ ખોરાક
નિસર્ગોપચાર નીચે મુજબથી સમૃદ્ધ આહાર લેવાની ભલામણ કરે છે:
- લીલા અને સ્ટાર્ચ વગરના શાકભાજી
ફૂલકોબી, કોબીજ, બ્રોકોલી, મૂળા, સલગમ, કાકડી અને પાંદડાવાળા ગ્રીન્સ ખાંડનું સ્તર જાળવવામાં અને પાચનમાં સુધારો કરવામાં મદદ કરે છે.
- ઉચ્ચ ફાઇબરવાળા ખોરાક
ફાઇબર ખાંડના શોષણને ધીમું કરે છે, આંતરડાના સ્વાસ્થ્યને ટેકો આપે છે અને અચાનક ખાંડના સ્પાઇક્સને અટકાવે છે.
- તંદુરસ્ત ચરબી
આમાં બદામ, બીજ, એવોકાડો અને કોલ્ડ-પ્રેસ્ડ તેલ શામેલ છે જે ચયાપચયના સ્વાસ્થ્યને ટેકો આપે છે.
- કુદરતી મસાલા
તજ, મેથી, હળદર અને જીરું જેવા મસાલા બ્લડ સુગરને કુદરતી રીતે સંતુલિત કરવામાં મદદ કરે છે.
- રંગબેરંગી ખોરાક
ફળો અને શાકભાજીના મેઘધનુષ્યનો સમાવેશ એ સુનિશ્ચિત કરે છે કે શરીરને ઉપચાર માટે જરૂરી એન્ટીoxકિસડન્ટ્સ, વિટામિન્સ અને ખનિજો પ્રાપ્ત થાય છે.
હીલિંગ અને હોર્મોનલ સંતુલનમાં સંતુલિત ખોરાક, ફાઇબર, ફળો અને મસાલાઓની ભૂમિકા
જ્યારે શરીરને મટાડવા અને હોર્મોનલ ડિસઓર્ડરનું સંચાલન કરવાની વાત આવે છે, ત્યારે કયા ખોરાકનો સમાવેશ કરવો અને કયો ટાળવો તે સમજવું ખૂબ જ મહત્વપૂર્ણ છે. ઘણા ખોરાક હોર્મોનલ સંતુલનને ટેકો આપી શકે છે, જ્યારે કેટલાક વધુ પડતા સેવન કરવામાં આવે તો અથવા કેટલીક આરોગ્યની પરિસ્થિતિઓ દરમિયાન તેને વિક્ષેપિત કરી શકે છે.
ઉદાહરણ તરીકે, થાઇરોઇડ ડિસઓર્ડરમાં – ખાસ કરીને હાયપોથાઇરોડિઝમ – કેટલાક શાકભાજીને સંપૂર્ણપણે ટાળવાની જરૂર છે. અન્ય અંતઃસ્ત્રાવી અસંતુલનમાં, આ ખોરાકને દૂર કરવાને બદલે સંતુલિત કરવાની જરૂર પડી શકે છે. ફૂલકોબી, કોબીજ, બ્રોકોલી, મૂળા અને સલગમ જેવા ક્રુસિફેરસ શાકભાજીમાં કુદરતી સંયોજનો હોય છે જે દર્દીનું શરીર કેવી રીતે પ્રતિક્રિયા આપે છે તેના આધારે હોર્મોન સંતુલનમાં મદદ કરી શકે છે અથવા અવરોધે છે. તેથી, વ્યક્તિગત અભિગમ હંમેશાં જરૂરી છે. આ સૂચિથી વાકેફ હોવાથી ચિકિત્સકો દર્દીના આરોગ્યની સ્થિતિને સુધારવા માટે ચોક્કસ ખોરાકને ઘટાડીને અથવા ઉમેરીને દર્દીના આહારને સમાયોજિત કરવાની મંજૂરી આપે છે.
હોર્મોનલ સંતુલન માટે તંદુરસ્ત ચરબીનું મહત્વ
હોર્મોનલ સંતુલન અને શરીરના એકંદર કાર્યને જાળવવામાં તંદુરસ્ત ચરબી મુખ્ય ભૂમિકા ભજવે છે. ઉદાહરણોમાં બદામ, બીજ, કોલ્ડ-પ્રેસ્ડ નાળિયેર તેલ, મગફળીનું તેલ અને અન્ય કુદરતી તેલનો સમાવેશ થાય છે. માંસાહારીઓ માટે, ઇંડા અને દુર્બળ માંસ આવશ્યક ઓમેગા -3 અને ઓમેગા -6 ફેટી એસિડ્સનો ઉત્તમ સ્ત્રોત છે. આ સારી ચરબી શરીરને હોર્મોન્સ બનાવવામાં, કોષના કાર્યમાં સુધારો કરવામાં અને પ્રોટીનના પાચનને ટેકો આપવામાં મદદ કરે છે. જ્યારે પાચનતંત્ર પ્રોટીનને યોગ્ય રીતે શોષી લે છે, ત્યારે શરીરની હોર્મોનલ સિસ્ટમ વધુ સ્થિર અને સંતુલિત બને છે.
જ્યારે કેટલીકવાર ચીટ ખોરાક સ્વીકાર્ય હોય છે, ત્યારે તમારા દૈનિક આહારમાં લાંબા ગાળાની સુખાકારીને ટેકો આપવા માટે કુદરતી સ્ત્રોતોમાંથી તંદુરસ્ત ચરબીનો સમાવેશ થવો જોઈએ.
સ્વસ્થ જીવન માટે ફાઇબર શા માટે જરૂરી છે
ફાઇબર એ તંદુરસ્ત આહારના સૌથી આવશ્યક ઘટકોમાંનું એક છે. પૂરતા પ્રમાણમાં ફાઇબર વિના, શરીરમાં કબજિયાત વિકસે છે, અને કબજિયાતને નિસર્ગોપચારમાં ઘણા રોગોનું મૂળ કારણ માનવામાં આવે છે. સ્વસ્થ પેટ સ્વસ્થ શરીર તરફ દોરી જાય છે, અને ફાઇબર સારા પાચક સ્વાસ્થ્યનો આધાર છે.
ફાઇબર સપોર્ટ:
- કુદરતી ડિટોક્સિફિકેશન
- યકૃત કાર્ય[ફેરફાર કરો]
- આંતરડાનું માઇક્રોબાયોમ સંતુલન
- આંતરડાની સરળ હિલચાલ
ઓટ્સ, ગાજર, બટાકા, શક્કરીયા, કઠોળ અને કેળામાં જોવા મળતા દ્રાવ્ય ફાઇબર, પાણીમાં ઓગળે છે અને બ્લડ સુગરને નિયંત્રિત કરવામાં મદદ કરે છે, આંતરડાના સ્વાસ્થ્યને ટેકો આપે છે. આ ખોરાક સહેલાઇથી ઉપલબ્ધ છે અને દરરોજ તેનો સમાવેશ કરવો જોઈએ – પછી ભલે તમે સ્વસ્થ રહેવા માંગતા હોવ અથવા માંદગીમાંથી સાજા થવા માંગતા હોવ.
કઠોળ, બદામ, આખા અનાજ અને પાંદડાવાળા ગ્રીન્સમાં જોવા મળતા અદ્રાવ્ય ફાઇબર, સ્ટૂલમાં જથ્થાબંધ ઉમેરવામાં અને કબજિયાતને રોકવામાં મદદ કરે છે. મુખ્ય બાબત એ છે કે બંને પ્રકારના ફાઇબરનું યોગ્ય પ્રમાણમાં સેવન કરવું.
રંગબેરંગી ફળોની શક્તિ

ફળો એ કુદરતની દવા છે, ખાસ કરીને ભારત જેવા એશિયાઈ દેશોમાં જ્યાં દરેક ઋતુમાં વિવિધ પ્રકારના પૌષ્ટિક વિકલ્પો હોય છે. દર ૩-૪ મહિને ઋતુમાં ફેરફાર આપણને કુદરતી વિટામિન્સ, ખનિજો અને એન્ટીઓકિસડન્ટોથી ભરપૂર નવા ફળો પૂરા પાડે છે.
હવે, પાનખર સમાપ્ત થાય છે અને શિયાળો શરૂ થાય છે, ત્યારે સ્ટ્રોબેરી, ચેરી, દ્રાક્ષ, સીતાફળ, જામફળ (પેરુ), પપૈયા, કેરી, આલૂ, પ્લમ અને દાડમ જેવા ફળો ઉપલબ્ધ થાય છે. આ રંગબેરંગી ફળોમાં પોલિફેનોલ્સ અને શક્તિશાળી એન્ટીઓકિસડન્ટો હોય છે જે બળતરા ઘટાડે છે – મોટાભાગના હોર્મોનલ ડિસઓર્ડરનું મૂળ કારણ છે.
દરરોજ ફળનો એક ભાગ ભારપૂર્વક ભલામણ કરવામાં આવે છે . ફળોનું સેવન કરવાનો શ્રેષ્ઠ સમય સવારના નાસ્તા દરમિયાન છે.
જો તમે હોર્મોનલ અસંતુલનની સારવાર લઈ રહ્યા છો, તો પાચનતંત્રના ભારને ઘટાડવા અને energyર્જાના સ્તરને સુધારવા માટે બેકડ નાસ્તાને ટાળવા અને તેને તાજા ફળો સાથે બદલવાની સલાહ આપવામાં આવે છે.
રોજિંદા સ્વાસ્થ્ય માટે મસાલા અને જડીબુટ્ટીઓનો ઉપચાર
મસાલા અને જડીબુટ્ટીઓ સદીઓથી માત્ર સ્વાદ માટે જ નહીં પરંતુ તેમના ઔષધીય મૂલ્ય માટે પણ ભારતીય રસોઈનો એક ભાગ છે. તે કુદરતી રીતે બળતરા વિરોધી, એન્ટિબેક્ટેરિયલ અને હીલિંગ ગુણધર્મોથી સમૃદ્ધ છે. ઉદાહરણ તરીકે, હળદરને આજે વૈશ્વિક સ્તરે એક શક્તિશાળી ઔષધીય મસાલા તરીકે ઓળખવામાં આવે છે.
સામાન્ય સારવાર મસાલાઓમાં શામેલ છે:
- હળદર
- કાળા મરી
- આદું
- લસણ
- કેસર
- બાન્જાવેઈન
- તુલસી (પવિત્ર તુલસી)
આ ઘટકો પહેલાથી જ દૈનિક ભારતીય ભોજનનો ભાગ છે – દાળ, શાક, કરી અને તડકામાં ઉમેરવામાં આવે છે. પરંતુ જ્યારે ઉપચારાત્મક હેતુઓ માટે ઉપયોગમાં લેવાય છે, ત્યારે તેમની હીલિંગ ક્ષમતાને મહત્તમ બનાવવા માટે માર્ગદર્શન હેઠળ તેમની માત્રામાં વધારો કરવાની જરૂર છે.
અગાઉ, મસાલાનો ઉપયોગ મુખ્યત્વે સ્વાદ વધારવા માટે થતો હતો, પરંતુ આધુનિક વિજ્ઞાન અને કુદરતી દવા તેમને હોર્મોન્સને સંતુલિત કરવા, બળતરા ઘટાડવા અને એકંદર સ્વાસ્થ્યને ટેકો આપવા માટે શક્તિશાળી સાધનો તરીકે ઓળખે છે.
હોર્મોનલ સંતુલન માટે સર્વગ્રાહી જીવનશૈલી અને નિસર્ગોપચારક અભિગમ
હોર્મોનલ સંતુલન જાળવવું એ એકંદર સ્વાસ્થ્ય માટે જરૂરી છે, અને યોગ્ય નિસર્ગોપચારક સારવાર સાથે શિસ્તબદ્ધ જીવનશૈલી નોંધપાત્ર તફાવત લાવી શકે છે. જો કોઈ પહેલાથી જ સારવાર લઈ રહ્યું છે, તો આ કુદરતી પ્રથાઓને સહાયક ઉપચાર તરીકે જોડી શકાય છે. તેઓ કોઈપણ આડઅસરો વિના નરમાશથી કામ કરે છે, અને શરીરને કુદરતી રીતે સંતુલનમાં પાછા ફરવામાં મદદ કરે છે.
જીવનશૈલીની શિસ્તનું મહત્વ
હોર્મોનલ વિક્ષેપનું સૌથી મોટું કારણ અનિયમિત દિનચર્યા છે. ઊંઘના સમય, ભોજનના સમય, કામની આદતો અને આરામ ચક્રમાં શિસ્ત મુખ્ય ભૂમિકા ભજવે છે. તે ફક્ત ઘરે બનાવેલું ખોરાક ખાવા વિશે નથી – તે દરરોજ યોગ્ય સમયે ખાવા વિશે છે. ઉદાહરણ તરીકે, એક દિવસ સાંજે 7:30 વાગ્યે અને બીજા દિવસે 10 વાગ્યે રાત્રિભોજન ખાવાથી ચયાપચય અને પાચનમાં વિક્ષેપ પડે છે. રોજિંદા આદતોમાં સમયપાલન જાળવવાથી પાચનમાં સુધારો થાય છે, ચયાપચયને વેગ મળે છે અને તણાવનું સ્તર પણ ઘટાડે છે.
યોગ અને કસરતની ભૂમિકા
દૈનિક કસરત તંદુરસ્ત હોર્મોનનું સ્તર જાળવવામાં મદદ કરે છે. યોગ, પ્રાણાયામ અને સરળ મુદ્રાઓ પર દિવસમાં માત્ર 40 મિનિટ વિતાવવાથી 10 દિવસમાં દેખીતો સુધારો દેખાઈ શકે છે. આ કસરતો કઠોરતા ઘટાડે છે, રક્ત પરિભ્રમણમાં સુધારો કરે છે અને અવયવોને શ્રેષ્ઠ રીતે કાર્ય કરવામાં મદદ કરે છે. કેટલાક સૌથી ફાયદાકારક આસનોમાં નીચેનાનો સમાવેશ થાય છે:
- ચક્કી ચલાનાસન – પેટની મજબૂતી માટે સારું છે
- સબદાદાસન
- માલાસાના – પાચન અને પેલ્વિક લવચીકતામાં મદદ કરે છે
- બટરફ્લાય પોઝ – પ્રજનન સ્વાસ્થ્ય માટે ઉત્તમ
- દેવી આસન – મુખ્ય અને પેલ્વિક સ્નાયુઓને મજબૂત બનાવે છે
નવા નિશાળીયા કે જેમણે ક્યારેય યોગનો અભ્યાસ કર્યો નથી તેઓ પણ આ સરળ મુદ્રાઓથી પ્રારંભ કરી શકે છે, જે સંદર્ભ માટે ઓનલાઇન અથવા સોશિયલ મીડિયા પર સરળતાથી ઉપલબ્ધ છે.
મેગ્નેટ થેરેપી
મેગ્નેટ થેરાપી પણ એક સહાયક નિસર્ગોપચારક તકનીક છે. દરરોજ રાત્રે5મિનિટ સુધી પગના તળિયા પર ચુંબક (ગાય અથવા ગાય તરીકે ઓળખાય છે) ઘસવાથી ઊર્જાનો પ્રવાહ વધારવામાં અને આરામને પ્રોત્સાહન આપવામાં મદદ મળી શકે છે. આ સરળ પદ્ધતિ હોર્મોનલ સંતુલનને ટેકો આપે છે અને નર્વસ સિસ્ટમને શાંત કરવામાં મદદ કરે છે.
ડિટોક્સ થેરાપી
ડિટોક્સ એ નિસર્ગોપચારનો મુખ્ય સિદ્ધાંત છે, કારણ કે સ્વચ્છ આંતરડા સ્વસ્થ શરીર તરફ દોરી જાય છે. ડિટોક્સ ઘણી રીતે કરી શકાય છે:
- ઝડપી
- પ્રવાહી આહાર
- ડિટોક્સ જડીબુટ્ટીઓના ઉપયોગો: એલોવેરા, અમૃતા (ગિલોય), હળદર (હળદર)
દરરોજ 20-30 મિનિટ માટે પેટ પર કુદરતી કાળા સમુદ્રની કાદવ લગાવવાથી ખાસ કરીને પીસીઓએસ, પીસીઓડી, અનિયમિત પીરિયડ્સ અને અન્ય હોર્મોનલ અસંતુલનથી પીડિત મહિલાઓ માટે ખાસ કરીને મદદરૂપ થાય છે. જમીનની ઠંડક અને ખનિજ-સમૃદ્ધ અસર બળતરાને નિયંત્રિત કરવામાં અને પ્રજનન સ્વાસ્થ્યને ટેકો આપવામાં મદદ કરે છે.
હાઇડ્રોથેરાપી
નિસર્ગોપચારમાં ગરમ અને ઠંડા પાણીની સારવાર એ શક્તિશાળી સાધનો છે. 10 મિનિટનું હોટ ટબ બાથ પછી 10 મિનિટનું કોલ્ડ ટબ બાથ રક્ત પરિભ્રમણમાં સુધારો કરે છે, બળતરા ઘટાડે છે અને અંતઃસ્ત્રાવી તંત્રને નિયંત્રિત કરવામાં મદદ કરે છે. આ વિરોધાભાસ ઉપચાર સ્નાયુઓને આરામ આપે છે અને હોર્મોનલ અવયવોને ઉત્તેજિત કરે છે.
એનિમા થેરાપી (કોલોન ક્લીન્ઝિંગ)
એનિમા એ પાચનતંત્રને શુદ્ધ કરવાની શ્રેષ્ઠ રીતોમાંની એક છે. મહિનામાં સતત 3-5 દિવસ એનિમા લેવાથી આંતરડાને ડિટોક્સિફાઇ કરવામાં મદદ મળે છે, પોષક તત્વોના શોષણમાં સુધારો થાય છે અને આંતરડાના સ્વાસ્થ્યમાં સુધારો થાય છે. આંતરડા અને મગજ ઊંડાણપૂર્વક એકબીજા સાથે જોડાયેલા હોવાથી, આંતરડાના સ્વાસ્થ્યમાં સુધારો કરવો કુદરતી રીતે હોર્મોન્સને સંતુલિત કરવામાં અને મૂડ, energyર્જા અને એકંદર સુખાકારીમાં સુધારો કરવામાં મદદ કરે છે.
હોર્મોનલ સંતુલન માટે જડીબુટ્ટીઓ
નિસર્ગોપચારમાં એવી ઘણી શક્તિશાળી જડીબુટ્ટીઓ છે જે કોઈ પણ આડઅસર વિના કુદરતી દવાઓની જેમ કામ કરે છે. આ જડીબુટ્ટીઓ તમામ પ્રકારના અંતઃસ્ત્રાવી વિકાર અને હોર્મોનલ અસંતુલન માટે ફાયદાકારક છે:
- અશ્વગંધા – તણાવ ઘટાડે છે, કોર્ટિસોલને સંતુલિત કરે છે
- શતાવરી – સ્ત્રી પ્રજનન સ્વાસ્થ્યને ટેકો આપે છે
- પુનર્ણવ – ડિટોક્સિફિકેશન અને રિજુવેનેશન
- તુલસી અને તુલસી સુધા – રોગપ્રતિકારક શક્તિ અને હોર્મોનલ સંતુલન વધારે છે
- ઘઉંનો ઘાસ – હરિતદ્રવ્ય અને આવશ્યક પોષક તત્વોથી ભરપૂર
- એલોવેરા – પાચન અને ડિટોક્સિફિકેશનમાં મદદ કરે છે
- અમૃતા (ગિલોય) – ચયાપચય અને રોગપ્રતિકારક શક્તિમાં સુધારો કરે છે
- અશોકરિષ્ઠા – માસિક સ્રાવની સમસ્યાઓ માટે ઉપયોગી છે
- ત્રિફળા – પાચનમાં સુધારો કરે છે અને આંતરડાને ડિટોક્સિફાઇ કરે છે
- રોડ્રા અને આઈપથ – અંતઃસ્ત્રાવી કાર્ય માટે ફાયદાકારક
આ જડીબુટ્ટીઓ ધીમે ધીમે અને કુદરતી રીતે કાર્ય કરે છે, જે તેમને માર્ગદર્શન હેઠળ લાંબા ગાળાના ઉપયોગ માટે સલામત બનાવે છે.
અંતઃસ્ત્રાવી આરોગ્ય અને હોર્મોનલ સંતુલન માટે નિસર્ગોપચારક અભિગમ
અંતઃસ્ત્રાવી સંતુલન જાળવવું એ એકંદર સ્વાસ્થ્યના સૌથી મહત્વપૂર્ણ પાસાઓમાંનું એક છે. હોર્મોનલ વિક્ષેપો ચયાપચય, energyર્જા, વૃદ્ધિ, પ્રજનન આરોગ્ય અને ભાવનાત્મક સુખાકારીને અસર કરી શકે છે. નિસર્ગોપચાર આ અસંતુલનને ડિટોક્સિફિકેશન, હર્બલ સપોર્ટ, જીવનશૈલીમાં ફેરફાર અને યોગ દ્વારા સંચાલિત કરવા માટે સલામત, કુદરતી અને સર્વગ્રાહી અભિગમ પ્રદાન કરે છે. જ્યારે વય, લક્ષણો અને મૂળ કારણો અનુસાર જડીબુટ્ટીઓ અને ઉપાયોની પસંદગી કરવામાં આવે છે, ત્યારે તેઓ શરીરમાં સંવાદિતા પુનઃસ્થાપિત કરવા માટે ધીમે ધીમે પરંતુ અસરકારક રીતે કાર્ય કરે છે.
સ્ત્રી હોર્મોનલ ડિસઓર્ડરમાં મૂળ કારણને સમજવું
ઘણી સ્ત્રી હોર્મોનલ ડિસઓર્ડર – જેમ કે અનિયમિત માસિક ચક્ર, માસિક ખેંચાણ, મેનોપોઝ, પીસીઓએસ, હોર્મોનલ અસંતુલનને કારણે વંધ્યત્વ – પિત્ત વૃદ્ધિ અને નબળા પાચન સ્વાસ્થ્યમાં મૂળ છે. જ્યારે પિત્ત વધે છે, ત્યારે શરીરમાં ગરમી વધે છે, જે પ્રજનન અંગોને અસર કરે છે અને સામાન્ય હોર્મોનલ લયમાં વિક્ષેપ પાડે છે.
- ડિટોક્સિફિકેશન: પ્રથમ પગલું
કોઈ પણ ઔષધિ રજૂ કરતા પહેલા, ડિટોક્સિફિકેશન જરૂરી છે. પાચનતંત્રને શુદ્ધ કરવાથી શોષણમાં સુધારો થાય છે, પેટનું ફૂલવું ઓછું થાય છે અને ત્રણ દોષોને સંતુલિત કરે છે.
- ત્રિફળા એ શ્રેષ્ઠ ડિટોક્સ જડીબુટ્ટીઓમાંની એક છે. તે નરમાશથી પેટને સાફ કરે છે, આંતરડાની હિલચાલને નિયંત્રિત કરે છે અને એકંદર પાચનમાં વધારો કરે છે.
- એકવાર આંતરડા સાફ થઈ જાય પછી, શરીર હર્બલ ઉપચારો માટે વધુ ગ્રહણશીલ બને છે.
- સ્ત્રી પ્રજનન સ્વાસ્થ્ય માટે હર્બલ સહાય
ડિટોક્સ પછી, લક્ષણોના આધારે ચોક્કસ જડીબુટ્ટીઓ રજૂ કરી શકાય છે:
- કંદરસા અને ઐપાટીકર માસિક ચક્રને નિયંત્રિત કરવામાં, ખેંચાણ ઘટાડવામાં અને ભારે રક્તસ્રાવથી રાહત મેળવવામાં મદદ કરે છે.
- માસિક સ્રાવની અનિયમિતતાઓ માટે અશોકૃષ્ટ એ સૌથી અસરકારક ઉપાય છે. તે ગર્ભાશયને મજબૂત બનાવે છે, હોર્મોન્સને સંતુલિત કરે છે અને સરળ માસિક ચક્રને ટેકો આપે છે.
- રોડ્રાનો ઉપયોગ એલોવેરા અને અશોકરિષ્ઠા સાથે કરવામાં આવે છે, જે હોર્મોનલ વંધ્યત્વનો અનુભવ કરતી મહિલાઓ માટે ખૂબ જ ફાયદાકારક છે. જ્યારે અવરોધિત ફેલોપિયન ટ્યુબ જેવા માળખાકીય મુદ્દાઓ ઔષધિઓને પ્રતિક્રિયા આપી શકતા નથી, ત્યારે હોર્મોનલ અસંતુલનને કારણે વંધ્યત્વ આ સંયોજનો સાથે નોંધપાત્ર રીતે સુધારી શકાય છે.
એન્ડોક્રાઇન ડિસઓર્ડર અને હોર્મોનલ રેગ્યુલેશન માટે જડીબુટ્ટીઓ
વૃદ્ધિ સંબંધિત હોર્મોન્સ, કફોત્પાદક કાર્ય, ચયાપચય અને પ્રજનન આરોગ્યને શક્તિશાળી જડીબુટ્ટીઓ દ્વારા કુદરતી રીતે નિયંત્રિત કરી શકાય છે:
- અશ્વગંધા – તણાવ ઘટાડવા, કફોત્પાદક આરોગ્ય અને વૃદ્ધિ હોર્મોન કાર્યમાં સુધારો કરવા માટે ઉત્તમ.
- શતાવરી – સ્ત્રી હોર્મોન્સ, પ્રજનન અને પ્રજનન સુખાકારીને ટેકો આપે છે.
- પુનર્ણવ – બળતરા અને ચેપ માટે અસરકારક રીતે કામ કરે છે.
- તુલસી – કુદરતી રોગપ્રતિકારક શક્તિ બૂસ્ટર અને હોર્મોન સ્ટેબિલાઇઝર.
- ઘઉંનો ઘાસ – શ્રેષ્ઠ સુપરફૂડ માનવામાં આવે છે. તે તાજા, પાવડર અથવા ટેબ્લેટ સ્વરૂપમાં ખાઈ શકાય છે. કેસરનું પોતાનું કાર્બનિક ઘઉંનું ઘાસ ખૂબ જ ફાયદાકારક અને કુદરતી વિકલ્પ છે.
- એલોવેરા – પાચન, ડિટોક્સ, પ્રજનન સ્વાસ્થ્ય અને હોર્મોનલ સંતુલનને ટેકો આપે છે.
- અમૃતા (ગિલોય, ટિનોસ્પોરા કોર્ડિફોલિયા) – નિસર્ગોપચારની સૌથી પ્રખ્યાત જડીબુટ્ટીઓમાંની એક. ગિલોય એક શક્તિશાળી બોડી પ્યુરિફાયર અને ટ્રિપલ બેલેન્સર છે. જ્યારે ત્રણેય દોષો સંતુલિત થાય છે, ત્યારે સમગ્ર હોર્મોનલ સિસ્ટમ સરળતાથી કાર્ય કરવાનું શરૂ કરે છે.
આ જડીબુટ્ટીઓ, જ્યારે લિંગ, લક્ષણો અને સંબંધિત આરોગ્યની સ્થિતિના આધારે પસંદ કરવામાં આવે છે, ત્યારે એકંદર સારવાર યોજનાના ભાગ રૂપે દર્દીઓને સૂચવવામાં આવી શકે છે. જીવનશૈલીમાં સુધારણાની સાથે, તેઓ આડઅસરો વિના લાંબા ગાળાના લાભો પ્રદાન કરે છે.
હોર્મોનલ સંતુલનમાં જીવનશૈલી અને કસરતની ભૂમિકા
માત્ર જડીબુટ્ટીઓ પૂરતી નથી. જીવનશૈલીમાં સુધારો એ હોર્મોનલ સારવારનો પાયો છે. દર્દીઓએ ઊંઘ, ભોજન, કામ અને આરામ માટે શિસ્તબદ્ધ દિનચર્યા જાળવવી જોઈએ. તણાવ ટાળવો, દરરોજ એક જ સમયે ખાવું અને જંક અથવા સાચવેલા ખોરાકને ટાળવાથી અંતઃસ્ત્રાવી આરોગ્યમાં નોંધપાત્ર સુધારો થાય છે.
દૈનિક કસરત અને યોગ

નિયમિત હિલચાલ મહત્વપૂર્ણ છે. દરરોજ ઓછામાં ઓછા 40 મિનિટ સુધી યોગ અને પ્રાણાયામનો અભ્યાસ કરવામાં આવે છે, જે હોર્મોન્સને નિયંત્રિત કરવામાં અને રક્ત પરિભ્રમણને સુધારવામાં મદદ કરે છે. કસરત ચયાપચયમાં વધારો કરે છે, વજનને નિયંત્રિત કરે છે, તણાવ ઘટાડે છે અને અંતઃસ્ત્રાવી ગ્રંથિના કાર્યને ઑપ્ટિમાઇઝ કરે છે. સમય જતાં, દર્દીઓ સુધારેલી energyર્જા, ઘટાડેલા લક્ષણો અને કુદરતી ઉપચારનો અનુભવ કરે છે.
તેમના બાળકની ઊંચાઈ વિશે ચિંતિત માતાપિતા માટે માર્ગદર્શન
ઘણા નિસર્ગોપચારક ચિકિત્સકોને તેમના બાળકોની ઊંચાઈ વિશે ચિંતિત માતાપિતા તરફથી પ્રશ્નો મળે છે. અનુભવ અને અવલોકનના આધારે, 14-15 વર્ષની ઉંમર સુધી ઊંચાઈ સુધારવી શક્ય છે જ્યારે ગ્રોથ પ્લેટ્સ હજી પણ સક્રિય છે.
ઊંચાઈ સુધારવા માટેની ભલામણો
- સ્વિમિંગ અને સાયકલિંગ એ બે શ્રેષ્ઠ કસરતો છે. અઠવાડિયામાં ઓછામાં ઓછા ત્રણ વખત પ્રેક્ટિસ કરે છે, તેઓ અસરકારક રીતે વૃદ્ધિને ઉત્તેજિત કરે છે.
- કસરતની સાથે, કેટલીક જડીબુટ્ટીઓને જોડી શકાય છે:
- ગાર્લિક્ગ્રાસ
- એક ઔષધીય છોડ
- ઘઉંનો ઘાસ
આ જડીબુટ્ટીઓ વૃદ્ધિને ટેકો આપે છે, ચયાપચયને પ્રોત્સાહન આપે છે અને આવશ્યક પોષક તત્વો પ્રદાન કરે છે.
ખાણીપીણીની આદતોથી બચવું
બાળકોએ નીચેનાથી દૂર રહેવું જોઈએ:
- સાચવેલા અને પેકેજ્ડ ખોરાક
- રેડી-ટુ-ઇટ નાસ્તા
- પેસ્ટ્રી, કેન્ડી અને ડ્રિંક્સ જેવી મીઠી વસ્તુઓ
આ ખોરાક પાચન અને ચયાપચયમાં દખલ કરે છે, જે કુદરતી વિકાસને અસર કરે છે.
અંતઃસ્ત્રાવી વિકૃતિઓ, ડાયાબિટીસ અને દર્દીના પ્રશ્નોના વ્યવસ્થાપન માટે નિસર્ગોપચારક માર્ગદર્શિકા
નિસર્ગોપચાર હોર્મોનલ વિકૃતિઓ, ચયાપચયના રોગો અને આડઅસરો વિના લાંબી પરિસ્થિતિઓનું સંચાલન કરવા માટે સર્વગ્રાહી ઉકેલો પ્રદાન કરે છે. ક્લિનિકલ પ્રેક્ટિસ દરમિયાન, ચિકિત્સકોને જડીબુટ્ટીઓ, જીવનશૈલીમાં ફેરફારો, દર્દી વ્યવસ્થાપન અને નિસર્ગોપચારની મર્યાદાઓ વિશે વિવિધ પ્રશ્નોનો સામનો કરવો પડે છે. નીચેનો લેખ આ સામાન્ય પ્રશ્નોની વિગતવાર, વિગતવાર સમજૂતી રજૂ કરે છે, જે વિદ્યાર્થીઓ અને પ્રેક્ટિશનરોને સ્પષ્ટતા અને આત્મવિશ્વાસ મેળવવામાં મદદ કરે છે.
હોર્મોનલ સંતુલન માટે હર્બલ સપોર્ટ
અંતઃસ્ત્રાવી વિકારોની ચર્ચા કરતી વખતે, સૌથી સામાન્ય પ્રશ્નોમાંનો એક ચોક્કસ જડીબુટ્ટીઓ વિશે છે જે સૂચવવી આવશ્યક છે. ચયાપચય અને હોર્મોનલ સ્વાસ્થ્ય માટે અદ્ભુત રીતે કામ કરતી ત્રણ પ્રાથમિક જડીબુટ્ટીઓનો સમાવેશ થાય છે:
- ગાર્લિક્ગ્રાસ
- ઘઉંનો ઘાસ
- અશ્વગંધા રુટ પાવડર
આ જડીબુટ્ટીઓ દર્દીની અનુકૂળતાના આધારે પાવડર અથવા ટેબ્લેટ સ્વરૂપે આપી શકાય છે . પ્રમાણભૂત રેસીપીમાં દિવસમાં બે વાર તેનું સેવન શામેલ છે, પ્રાધાન્ય ગરમ પાણી સાથે અથવા નિર્દેશિત મુજબ, તેમના બંધારણના આધારે.
જડીબુટ્ટીઓની જેમ, ઇએસઆર સાથે સીબીસી જેવા મૂળભૂત ડાયગ્નોસ્ટિક પરીક્ષણો જરૂરી છે. સંપૂર્ણ રક્ત ગણતરી બળતરા, ચેપ, પોષક સ્થિતિ અને એકંદર ચયાપચયના સ્વાસ્થ્ય વિશે મૂળભૂત સમજ પ્રદાન કરે છે. ઇએસઆર (એરિથ્રોસાઇટ કાંપ દર) છુપાયેલા બળતરાને શોધવામાં મદદ કરે છે – અંતઃસ્ત્રાવી અને સ્વયંપ્રતિરક્ષા કેસોમાં ઉપયોગી.
ડાયાબિટીસ મેનેજમેન્ટને લગતા પ્રશ્નો
- ટાઇપ 1 ડાયાબિટીસ: નિસર્ગોપચાર શું કરી શકે છે?
એક સામાન્ય પ્રશ્ન એ છે કે શું પ્રકાર 1 ડાયાબિટીઝને નિસર્ગોપચાર દ્વારા ઉલટાવી શકાય છે. અનુભવ અને ક્લિનિકલ અવલોકનના આધારે, પ્રકાર 1 ડાયાબિટીઝને ઉલટાવી શકાતું નથી, કારણ કે તે એક સ્વયંપ્રતિરક્ષા સ્થિતિ છે જ્યાં સ્વાદુપિંડ કાયમ માટે તેની ઇન્સ્યુલિન-ઉત્પાદન ક્ષમતા ગુમાવે છે. આ દર્દીઓ જીવનભર ઇન્સ્યુલિન ઇન્જેક્શન પર આધાર રાખે છે.
જો કે, નિસર્ગોપચાર ટાઇપ 1 ડાયાબિટીસના દર્દીઓને નીચેની રીતે મદદ કરી શકે છે:
- વધુ સારા આહાર અને જીવનશૈલી સાથે ઇન્સ્યુલિનની માત્રા ઘટાડવી
- જો જરૂરી હોય તો અન્ય મૌખિક દવાઓ બંધ કરવી
- પાચન, ચયાપચય અને તણાવના સ્તરમાં સુધારો કરે છે
- જીવનની એકંદર ગુણવત્તામાં વધારો કરવો
ઉદ્દેશ વિપરીત નહીં પરંતુ સહાયક સુધારણા છે.
- પ્રકાર 1 ડાયાબિટીસ અને આંચકી
ચિકિત્સકોનો સામનો કરી રહેલી બીજી ચિંતા એ છે કે શું પ્રકાર 1 ડાયાબિટીઝ આંચકી આવી શકે છે. જ્યારે આંચકી સામાન્ય નથી, ત્યારે તે આને કારણે થઈ શકે છે:
- કૌટુંબિક ઇતિહાસ
- બ્લડ સુગરની નોંધપાત્ર વધઘટ
- ભાવનાત્મક તકલીફ આજીવન ઇન્સ્યુલિન પરાધીનતા સાથે જોડાયેલી છે
- વારંવાર ઇન્જેક્શનને કારણે બળતરા અથવા માનસિક તણાવ
તે સ્પષ્ટ કરવું અગત્યનું છે કે પ્રકાર 1 ડાયાબિટીઝ આપમેળે આંચકીનું કારણ બનતું નથી, પરંતુ ભાવનાત્મક અને ન્યુરોલોજીકલ અસંતુલન તેમને કેટલાક વ્યક્તિઓમાં ઉત્તેજિત કરી શકે છે.
જડીબુટ્ટીઓની વિપરીત અસરોને સમજવી
કેટલીકવાર દર્દીઓ અહેવાલ આપે છે કે ઔષધિ તેમના માટે યોગ્ય નથી. આ કોઈ આડઅસર નથી – તેના બદલે, તે વિપરીત અસર છે, જેનો અર્થ એ છે કે ઔષધિ તેમની વર્તમાન આંતરિક સ્થિતિ સાથે મેળ ખાતી નથી. ઉદાહરણ તરીકે, પહેલાથી જ વધેલી આંતરિક ગરમી ધરાવતી વ્યક્તિ કોથમીરના બીજ જેવી ચોક્કસ ગરમ જડીબુટ્ટીઓને સાંદ્ર માત્રામાં સહન કરી શકતી નથી. નક્કી કરતા પહેલા વ્યક્તિગત બંધારણને હંમેશાં ધ્યાનમાં લેવું જોઈએ.
જીવનશૈલીના રોગો: ડાયાબિટીઝ, થાઇરોઇડ અને કોલેસ્ટરોલ વચ્ચેનું જોડાણ
ઘણા ચિકિત્સકો નોંધે છે કે ડાયાબિટીઝ, થાઇરોઇડ ડિસઓર્ડર અને ઉચ્ચ કોલેસ્ટરોલ જેવી પરિસ્થિતિઓ ઘણીવાર એક સાથે દેખાય છે. આ એકબીજા સાથે જોડાયેલી જીવનશૈલીની વિકૃતિઓ છે અને સાકલ્યવાદી જીવન દ્વારા અસરકારક રીતે સંચાલિત કરી શકાય છે.
થાઇરોઇડની સારવાર શરૂ કરતા પહેલા, નિસર્ગોપચારક યોગ્ય કામ કરવાની ભલામણ કરે છે:
- ખાવાની આદતો[ફેરફાર કરો]
- આરામ અને ઊંઘની પેટર્ન
- રોજિંદા દિનચર્યા[ફેરફાર કરો]
- કસરતો અને યોગ પ્રેક્ટિસ
એકવાર ડાયાબિટીસ અને હાઈ બ્લડ પ્રેશરને જીવનશૈલીમાં સુધારણા દ્વારા નિયંત્રણમાં લાવવામાં આવે છે, પછી થાઇરોઇડ કાર્યને નિયંત્રિત કરવું ખૂબ સરળ બને છે. આ દવાની જરૂરિયાતને ઘટાડે છે અને અંતઃસ્ત્રાવી ગ્રંથીઓની કામગીરીમાં સુધારો કરે છે.
સારવારના પાયા તરીકે જીવનશૈલી
ભલે દર્દી ચરબીયુક્ત યકૃત, ડાયાબિટીઝ, હોર્મોનલ અસંતુલન અથવા થાઇરોઇડની સમસ્યાઓ સાથે સંઘર્ષ કરી રહ્યો હોય, મુખ્ય ઉકેલ તે જ રહે છે:
- નિયમિત કસરત
- સતત ભોજનનો સમય
- પ્રોસેસ્ડ ફૂડથી દૂર રહેવું
- પર્યાપ્ત ઊંઘ
- તણાવ નિયંત્રણ
- ડિટોક્સિફિકેશન ટ્રીટમેન્ટ
- લક્ષણોના આધારે જડીબુટ્ટીઓનો સમાવેશ કરવો
જ્યારે દર્દીઓ સતત આ માર્ગદર્શિકાઓનું પાલન કરે છે, ત્યારે તેઓ માત્ર વિશિષ્ટ વિકારોમાં જ નહીં, પરંતુ એકંદર સુખાકારીમાં પણ નોંધપાત્ર સુધારો જુએ છે.
નિસર્ગોપચારક આંતરદૃષ્ટિ: જીવનશૈલી, ડાયાબિટીસ અને એકંદર આરોગ્ય વ્યવસ્થાપન
ડાયાબિટીઝ, ફેટી લિવર અને હાઈ બ્લડ પ્રેશર જેવા ક્રોનિક જીવનશૈલીના રોગોનું સંચાલન કરવા માટે એક સર્વગ્રાહી અભિગમની જરૂર છે જે જીવનશૈલીમાં ફેરફારો, આહાર, કુદરતી ઉપચારો અને ધીમે ધીમે સુધારણા પર ધ્યાન કેન્દ્રિત કરે છે. નિસર્ગોપચાર એ બાબત પર ભાર મૂકે છે કે મૂળ કારણને નિયંત્રિત કરવાથી – એટલે કે જીવનશૈલીના પરિબળો – સમય જતાં ચયાપચય અને અંતઃસ્ત્રાવી આરોગ્યમાં નોંધપાત્ર સુધારો કરે છે.
- જીવનશૈલીમાં ફેરફાર: પ્રથમ પગલું
ક્રોનિક રોગો માટે નિસર્ગોપચારક સારવારનો પાયો જીવનશૈલીમાં ફેરફારથી શરૂ થાય છે. ચરબીયુક્ત યકૃત, ડાયાબિટીઝ અને હાઈ બ્લડ પ્રેશર સહિતની ઘણી પરિસ્થિતિઓ ઘણીવાર લાંબા ગાળાની બિનઆરોગ્યપ્રદ આદતોનું પરિણામ હોય છે જેમ કે અનિયમિત આહાર, પ્રોસેસ્ડ ફૂડનું વપરાશ, તણાવ અને બેઠાડુ વર્તન. રોજિંદા દિનચર્યા, કસરત, ખોરાકની આદતો અને ઊંઘમાં સરળ, છતાં વારંવાર ફેરફારો લાગુ કરીને, દર્દીઓ તેમના સ્વાસ્થ્યમાં ધીમે ધીમે સુધારણાનો અનુભવ કરી શકે છે.
ઉદાહરણ તરીકે, ચરબીયુક્ત યકૃતવાળી સ્ત્રીઓએ સમય જતાં દેખીતા સુધારા દર્શાવ્યા છે જ્યારે તેઓ શિસ્તબદ્ધ જીવનશૈલીને અનુસરે છે અને પોષક તત્વોથી ભરપૂર, બળતરા વિરોધી ખોરાકનું સેવન કરે છે. જીવનશૈલી સંબંધિત પરિબળોને નિયંત્રિત કરવાથી બળતરા અને યકૃતની ચરબીના સંચયને ઘટાડવામાં મદદ મળે છે , પરંતુ એકંદર ચયાપચયના કાર્યને પણ મજબૂત બનાવે છે.
- આહાર અને હર્બલ ઉપચારોની ભૂમિકા
જીવનશૈલીના રોગોના સંચાલનમાં આહાર નિર્ણાયક ભૂમિકા ભજવે છે. ખોરાકની સારી પસંદગીઓ માત્ર યકૃતના કાર્ય અને ચયાપચયના સ્વાસ્થ્યને ટેકો આપતી નથી, પરંતુ પ્રણાલીગત બળતરા પણ ઘટાડે છે. જડીબુટ્ટીઓ અને કુદરતી ઉપાયોને પરિણામોને વધારવા માટે પૂરક અથવા સહાયક ઉપચાર તરીકે શામેલ કરી શકાય છે.
ડાયાબિટીસના દર્દીઓ માટે, આલ્ફાલ્ફા, ઘઉંનો ઘાસ અને અશ્વગંધા જેવી જડીબુટ્ટીઓનો અસરકારક રીતે ઉપયોગ પાવડર અથવા ટેબ્લેટ સ્વરૂપમાં કરવામાં આવે છે, જે બ્લડ સુગરના સ્તરને સ્થિર કરવામાં મદદ કરે છે. આ ઉપાયોને કુદરતી દવાઓ માનવામાં આવે છે અને સ્થિરતા અને શક્તિની ખાતરી કરવા માટે ઘણી વખત પ્રમાણભૂત પદ્ધતિઓ (જેમ કે સૂકવણી) માં વૈજ્ઞાનિક રીતે પ્રક્રિયા કરવામાં આવે છે.
- નેચરોપેથી સાથે ડાયાબિટીસ મેનેજમેન્ટ
એક સામાન્ય ગેરસમજ એ છે કે નિસર્ગોપચાર ડાયાબિટીઝને સંપૂર્ણપણે ઉલટાવી શકે છે. હકીકતમાં, ધ્યેય તાત્કાલિક વિપરીત નથી, પરંતુ ખાંડના સ્તરને ધીમે ધીમે નિયંત્રણમાં રાખવું, ડ્રગની નિર્ભરતા ઘટાડવી અને જીવનની ગુણવત્તામાં સુધારો કરવો.
- ઇસ્યુલિન લેતા દર્દીઓ માટે નિસર્ગોપચારક અભિગમ તબીબી દેખરેખ હેઠળ ઇસ્યુલિનની માત્રા ધીમે ધીમે ઘટાડવામાં મદદ કરી શકે છે.
- આહાર, જડીબુટ્ટીઓ અને કસરતને સુરક્ષિત રીતે સમાયોજિત કરવા માટે લોહીમાં શર્કરાના સ્તરની સતત દેખરેખ – જેમ કે ઉપવાસ ગ્લુકોઝ અને ભોજન પછીની ખાંડ – જરૂરી છે.
- યોગ્ય ઊંઘ, તણાવ વ્યવસ્થાપન અને નિયમિત કસરત સહિતના જીવનશૈલીના હસ્તક્ષેપો, હર્બલ ઉપચારને પૂરક બનાવે છે અને ચયાપચયના પરિણામોમાં સુધારો કરે છે.
- હાઈ બ્લડ પ્રેશરનું સંચાલન કરવું
હાઈ બ્લડ પ્રેશર એ જીવનશૈલી સંબંધિત અન્ય સ્થિતિ છે જે સામાન્ય રીતે ડાયાબિટીઝ સાથે જોવા મળે છે. નિસર્ગોપચાર કુદરતી રીતે બ્લડ પ્રેશરને નિયંત્રિત કરવા માટે આહાર સંયમ, પર્યાપ્ત હાઇડ્રેશન, તણાવ ઘટાડવા અને કસરત પર ધ્યાન કેન્દ્રિત કરે છે. કિડનીના કાર્ય અને પરિભ્રમણને ટેકો આપવા માટે દરરોજ ઓછામાં ઓછું 2,000 મિલી પાણી જાળવવાની ભલામણ કરવામાં આવે છે. નિયમિત શારીરિક પ્રવૃત્તિ અને હર્બલ સપ્લિમેન્ટ્સ બ્લડ પ્રેશરના સ્તરને સ્થિર કરવામાં વધુ મદદ કરે છે.
- દર્દી માર્ગદર્શન અને શિક્ષણ
નિસર્ગોપચારનું એક મહત્ત્વનું પાસું દર્દીનું શિક્ષણ છે. ચિકિત્સકો જીવનશૈલી, આહાર અને કુદરતી ઉપચારો દ્વારા તેમની સ્થિતિનું સંચાલન કરતી વખતે દવાઓ પરની તેમની નિર્ભરતાને ધીમે ધીમે કેવી રીતે ઘટાડવી તે અંગે માર્ગદર્શન આપે છે. દર્દીઓને તેમના રોગ પાછળની પદ્ધતિઓને સમજવા માટે પ્રોત્સાહિત કરવા, વાસ્તવિક લક્ષ્યો પર ભાર મૂકવો અને જડીબુટ્ટીઓ અને આહારની ભૂમિકા સમજાવવી એ પાલન અને પરિણામોમાં નોંધપાત્ર સુધારો કરી શકે છે.
ઉદાહરણ તરીકે, દર્દીઓ અને તેમના પરિવારો ઘણીવાર ડાયાબિટીઝના હર્બલ ઉપચારો વિશે પૂછે છે. આલ્ફાલ્ફા, ઘઉંનો ઘાસ અને અશ્વગંધા જેવી જડીબુટ્ટીઓ કુદરતી સ્થિરતા અને ચયાપચયના સમર્થક તરીકે કામ કરે છે તે સમજાવતા, તે તેમને પરંપરાગત દવાઓની સાથે નિસર્ગોપચાર સંભાળને એકીકૃત કરવા વિશે આત્મવિશ્વાસ અનુભવવામાં મદદ કરે છે.
- ક્લિનિકની બહાર સપોર્ટ
પરામર્શ પછી પણ, નિસર્ગોપચાર ચાલુ સમર્થન પર ભાર મૂકે છે. વિદ્યાર્થીઓ અને પ્રેક્ટિશનરોને શંકાઓને દૂર કરવા અને ચાલુ માર્ગદર્શન પ્રદાન કરવા માટે વોટ્સએપ, ઇમેઇલ અથવા ફોન દ્વારા સંદેશાવ્યવહાર જાળવવા માટે પ્રોત્સાહિત કરવામાં આવે છે. આ અભિગમ સુનિશ્ચિત કરે છે કે દર્દીઓ સારી રીતે માહિતગાર, સપોર્ટેડ અને તેમની આરોગ્ય યાત્રામાં સતત પ્રગતિ કરવા માટે સક્ષમ છે.
નિષ્કર્ષ: જીવનશૈલી અને હોર્મોનલ આરોગ્ય માટે સર્વગ્રાહી નિસર્ગોપચારક અભિગમો
અંતઃસ્ત્રાવી આરોગ્ય, જીવનશૈલીના રોગો, ડાયાબિટીસ વ્યવસ્થાપન અને કુદરતી ઉપાયોની શોધ શ્રેષ્ઠ સ્વાસ્થ્ય પ્રાપ્ત કરવા અને જાળવવા માટે સર્વગ્રાહી અભિગમના મહત્વને રેખાંકિત કરે છે. તમામ ચર્ચાઓમાં, એક મૂળભૂત સિદ્ધાંત ઉભરી આવે છે: જીવનશૈલી એ આરોગ્યનો પાયો છે. પછી ભલે તે સ્ત્રીઓમાં હોર્મોનલ અસંતુલન હોય, ટાઇપ 1 અથવા ટાઇપ2ડાયાબિટીઝ, ફેટી યકૃત અથવા હાઈ બ્લડ પ્રેશર, રોજિંદા આદતોની ગુણવત્તા અને સુસંગતતા શરીરની મટાડવા, પુનર્જીવિત કરવા અને સંતુલન જાળવવાની ક્ષમતા પર ઊંડી અસર કરે છે.
સ્ત્રી હોર્મોનલ ડિસઓર્ડરમાં, નિસર્ગોપચાર મૂળ કારણ વ્યવસ્થાપન પર ભાર મૂકે છે, ખાસ કરીને પિત્ત અને પાચક સ્વાસ્થ્યમાં અસંતુલનને દૂર કરે છે. ત્રિફળા જેવી ઔષધિઓનો ઉપયોગ કરીને ડિટોક્સિફિકેશન સુનિશ્ચિત કરે છે કે પાચનતંત્ર અસરકારક રીતે કાર્ય કરે છે, જે હોર્મોનલ નિયમન માટે અનુકૂળ વાતાવરણ બનાવે છે. અશોકરિષ્ઠા, રોદ્રા, એલોવેરા અને શતાવરી જેવી જડીબુટ્ટીઓ માસિક ચક્રને નિયંત્રિત કરવા, માસિક ખેંચાણને દૂર કરવા અને અસંતુલનને કારણે થતા હોર્મોનલ વંધ્યત્વને દૂર કરવા માટે સુમેળભર્યું કાર્ય કરે છે. વૃદ્ધિ અને કફોત્પાદક-સંબંધિત હોર્મોન વિક્ષેપો માટે, અશ્વગંધા, શતાવરી અને પુનર્ણવ અંતઃસ્ત્રાવી કાર્યને ટેકો આપે છે, ચયાપચયમાં સુધારો કરે છે અને કુદરતી રીતે બળતરા ઘટાડવામાં મદદ કરે છે.
જીવનશૈલીમાં ફેરફારો ચયાપચય અને અંતઃસ્ત્રાવી વિકારોના સંચાલન માટે કેન્દ્રિય રહે છે. ઊંઘ, ભોજનનો સમય, તણાવ વ્યવસ્થાપન અને દૈનિક દિનચર્યામાં સુસંગતતા શરીરના સર્કેડિયન લય અને ચયાપચયના ચક્રને ટેકો આપે છે. યોગ અને કસરત, દરરોજ 40 મિનિટ સુધી અભ્યાસ કરે છે, જે પરિભ્રમણ, લવચીકતા, હોર્મોનલ સંતુલન અને માનસિક સુખાકારીને વધારે છે. ચક્કી ચલનાસન, મલાસન, બટરફ્લાય પોઝ અને દેવી આસન જેવા સરળ આસનો અંતઃસ્ત્રાવી ગ્રંથિઓને સૌમ્ય ઉત્તેજના પૂરી પાડતી વખતે કોર અને પ્રજનન સ્વાસ્થ્યને મજબૂત બનાવે છે. ગરમ અને ઠંડા પાણીના સ્નાન અને ચુંબક ઉપચાર જેવી હાઇડ્રોથેરાપી તકનીકો ડિટોક્સિફિકેશનમાં વધુ વધારો કરે છે અને એકંદર પરિભ્રમણમાં સુધારો કરે છે.
ડાયાબિટીસના સંદર્ભમાં, નિસર્ગોપચાર વાસ્તવિક અને ટકાઉ વ્યૂહરચના પ્રદાન કરે છે. જ્યારે પ્રકાર 1 ડાયાબિટીઝને તેની સ્વયંપ્રતિરક્ષા પ્રકૃતિને કારણે ઉલટાવી શકાતું નથી, ત્યારે કુદરતી ઉપચારો ઇન્સ્યુલિનની માત્રા ઘટાડવામાં, ચયાપચયને ટેકો આપવા અને ગૂંચવણોને ઘટાડવામાં મદદ કરે છે. ટાઇપ2ડાયાબિટીસ, જે ઘણીવાર જીવનશૈલી સાથે સંકળાયેલી છે, તેને આહાર નિયમન, કસરત અને હર્બલ સપ્લિમેન્ટેશન દ્વારા અસરકારક રીતે સંચાલિત કરી શકાય છે. આલ્ફાલ્ફા, ઘઉંનો ઘાસ અને અશ્વગંધા જેવી જડીબુટ્ટીઓ કુદરતી સ્થિરતા તરીકે કાર્ય કરે છે, ગ્લુકોઝ ચયાપચયને ટેકો આપે છે, રોગપ્રતિકારક શક્તિ વધારે છે અને એકંદર સ્વાસ્થ્યમાં સુધારો કરે છે. તદુપરાંત, આ હસ્તક્ષેપો ચરબીયુક્ત યકૃત, હાઈ બ્લડ પ્રેશર અને કોલેસ્ટરોલ અસંતુલન જેવી ગૂંચવણોને રોકવામાં મદદ કરે છે, જે ઘણીવાર ડાયાબિટીઝ સાથે એકબીજા સાથે જોડાયેલા જીવનશૈલી રોગો તરીકે સહઅસ્તિત્વ ધરાવે છે.
નિસર્ગોપચારમાં એક મુખ્ય તત્વ દર્દીનું શિક્ષણ અને ચાલુ ટેકો છે. દર્દીઓને ઘણો ફાયદો થાય છે જ્યારે તેઓ દરેક ભલામણ પાછળના તર્કને સમજે છે – આહારમાં ફેરફારથી લઈને હર્બલ સપ્લિમેન્ટેશન અને કસરતની દિનચર્યા સુધી. પરામર્શ, મેસેજિંગ અથવા ફોલો-અપ દ્વારા સતત માર્ગદર્શન પાલનની ખાતરી આપે છે અને સ્વ-સંભાળ પ્રત્યે સક્રિય અભિગમને પ્રોત્સાહન આપે છે. આ દર્દી-કેન્દ્રિત અભિગમ વ્યક્તિઓને જાણકાર પસંદગીઓ કરવા, ધીમે ધીમે એલોપેથિક દવાઓ પરની નિર્ભરતા ઘટાડવા અને તેમની હીલિંગ પ્રક્રિયામાં સક્રિયપણે ભાગ લેવાની શક્તિ આપે છે.
પરંપરાગત દવાઓ સાથે નિસર્ગોપચારના સંકલનનો સંપર્ક સાવચેતી સાથે કરવો જોઈએ. જીવનશૈલી અથવા હર્બલ હસ્તક્ષેપોને સમાયોજિત કરતી વખતે પ્રગતિ પર નજર રાખવા અને સલામતીની ખાતરી કરવા માટે સીબીસી, ઇએસઆર અને થાઇરોઇડ પેનલ્સ જેવા ડાયગ્નોસ્ટિક પરીક્ષણો આવશ્યક છે. ઉંમર, લક્ષણો અને વ્યક્તિગત બંધારણ પર આધારિત વ્યક્તિગત ભલામણો સારવારની અસરકારકતામાં વધારો કરે છે, વિપરીત અસરો અથવા પ્રતિકૂળ પ્રતિક્રિયાઓનું જોખમ ઘટાડે છે. નિસર્ગોપચાર સ્વીકારે છે કે દરેક દર્દી અનન્ય છે, અને ઉપચારો તેમની ચોક્કસ જરૂરિયાતોને અનુરૂપ હોવા જોઈએ.
નિષ્પરમાં, નિસર્ગોપચાર ભારપૂર્વક જણાવે છે કે જ્યારે જીવનશૈલી, પોષણ, હર્બલ સપોર્ટ અને માનસિક સુખાકારીને એક સાથે સંબોધવામાં આવે છે ત્યારે સાચી આરોગ્ય પુનઃસ્થાપના થાય છે. હોર્મોનલ સંતુલન, ચયાપચયનું સ્વાસ્થ્ય અને ક્રોનિક રોગ વ્યવસ્થાપન ફક્ત દવાઓ પર આધાર રાખી શકતા નથી; તેના બદલે, તેમને સર્વગ્રાહી, ટકાઉ અને દર્દી-કેન્દ્રિત અભિગમની જરૂર છે. શિસ્તબદ્ધ દિનચર્યા, માઇન્ડફુલ આહાર, ઉપચારાત્મક કસરતો, ડિટોક્સિફિકેશન અને કાળજીપૂર્વક પસંદ કરેલી જડીબુટ્ટીઓ અપનાવીને, વ્યક્તિઓ તેમના સ્વાસ્થ્યમાં ધીમે ધીમે પરંતુ ગહન સુધારણાનો અનુભવ કરી શકે છે.
છેવટે, નિસર્ગોપચાર દર્દીઓને તેમના પોતાના સ્વાસ્થ્યની જવાબદારી લેવા માટે સશક્ત બનાવે છે, કુદરતી ઉપચાર પદ્ધતિઓને પ્રોત્સાહન આપે છે અને લાંબા ગાળાની સુખાકારીને પ્રોત્સાહન આપે છે. જ્યારે જીવનશૈલીને નિયંત્રિત કરવામાં આવે છે, તણાવ ઓછો થાય છે, અને શરીરને યોગ્ય ખોરાક અને જડીબુટ્ટીઓથી પોષણ મળે છે, ત્યારે હોર્મોનલ અસંતુલન, ડાયાબિટીઝ, ચરબીયુક્ત યકૃત અને હાઈ બ્લડ પ્રેશર જેવી પરિસ્થિતિઓનું અસરકારક રીતે સંચાલન કરી શકાય છે. આ અભિગમ માત્ર નિવારક જ નહીં, પરંતુ પુનઃસ્થાપનાત્મક પણ છે, જે દર્દીઓને કુદરતી રીતે સંતુલિત, સ્વસ્થ અને ગતિશીલ જીવન જીવવાની તક પૂરી પાડે છે.